Publié le 18 déc 2007Lecture 11 min
Obésité infantile : repérer les enfants à risques !
B. OBERKAMPF - Hôpital Ambroise-Paré, Boulogne-sur-Seine
Lorsqu’elle parle d’obésité, l’OMS parle d’épidémie, partie des États-Unis et déferlant maintenant sur l’Europe, n’épargnant aucun pays. Touchant les adultes mais aussi les enfants, autant les garçons que les filles, l’obésité atteint aujourd’hui des enfants de plus en plus jeunes et son augmentation semble beaucoup plus rapide dans les formes d’expression sévère que dans les formes modérées. Le nombre d’enfants atteints d’obésité a triplé dans notre pays ces 20 dernières années. Il est urgent de repérer les enfants les plus exposés au risque de devenir obèses, et de développer pour eux des mesures de prévention spécifique.
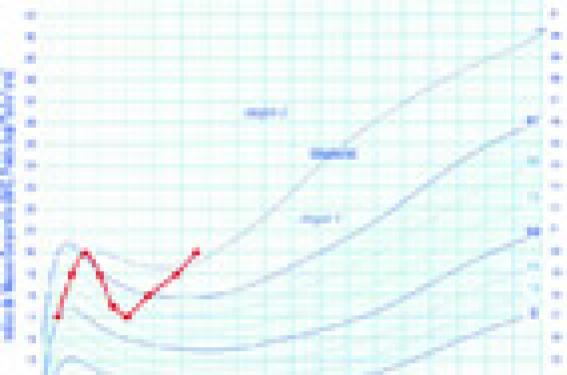
Génétique, constitution, environnement : quels sont les coupables ? Les enfants ne partagent pas que leurs gènes avec leurs parents Même si 70 % des enfants obèses ont au moins un parent obèse, il serait erroné de dire que l’obésité est héréditaire. Et même s’il existe des gènes prédisposant à l’obésité, ces gènes ne s’expriment que lorsqu’il existe des facteurs environnementaux favorisant leur expression phénotypique. Les gènes prédisposant à l’obésité ne s’expriment que lorsqu’il existe des facteurs environnementaux favorisants. Des facteurs de risque dès la vie fœtale L’obésité est une maladie qui peut être programmée très tôt, par l’existence de facteurs de risque apparus dès la période de développement fœtal et dans les premiers mois de la vie. Parmi les facteurs de risque anténataux de l’obésité, on peut citer l’état de dénutrition maternelle pendant le premier trimestre de grossesse, évidemment plus rare aujourd’hui que le tabagisme maternel, autre facteur prédisposant. Rappelons que le risque relatif de devenir obèse à 5-6 ans est multiplié par 2 chez les enfants dont la mère a fumé pendant la grossesse, tout autre facteur confondant exclu, et que ce risque s’accroît avec le nombre de cigarettes fumées. Le diabète gestationnel, marqueur d’une prédisposition familiale, est également un facteur de risque d’obésité ultérieure de l’enfant par le biais du poids de naissance élevé dont il est à l’origine. Si la plupart des études montrent une corrélation positive entre le poids de naissance élevé et le risque d’obésité ultérieure, ce risque est d’autant plus grand et significatif lorsque le poids de naissance dépasse 4 kg. L’hyperplasie irréversible du tissu adipeux pourrait être à l’origine de cette prédisposition à l’obésité future. Contrairement aux idées reçues, retard de croissance intra-utérin et petit poids de naissance ne semblent pas prédisposer à l’obésité infantile mais plutôt à un risque accru de syndrome métabolique et d’athérosclérose à l’âge adulte. L’existence de déterminants anténataux de l’obésité montre bien que la grossesse joue un rôle essentiel dans la programmation de l’individu à sa corpulence future. Retard de croissance intra-utérin et petit poids de naissance semblent plutôt prédisposer à un risque accru de syndrome métabolique et d’athérosclérose à l’âge adulte. Les facteurs de risque nutritionnels précoces Après la naissance se poursuit activement la multiplication des adipocytes débutée pendant la grossesse, ainsi que le développement des systèmes centraux de régulation de la balance énergétique. Ceci permet de comprendre pourquoi des déterminants postnataux précoces peuvent intervenir et accroître le risque de développer une obésité ultérieurement. l Trop d’omega 6 favoriserait l’obésité Ainsi, l’augmentation depuis une dizaine d’années de l’apport en acides gras omega 6 des laits infantiles et du lait maternel (les adultes, et donc les mères allaitantes en consomment plus qu’avant) pourrait-elle favoriser la constitution d’une obésité dans l’enfance. Mais si les auteurs des études expérimentales mettent en évidence une coïncidence dans le temps entre les deux phénomènes, seule une étude prospective contrôlée pourra le confirmer. l Attention aux apports protéiques du nourrisson L’excès protéique dans l’alimentation du nourrisson a été largement médiatisé ces dernières années. Mais la réduction de la teneur protéique des laits infantiles est plus liée à l’adaptation aux besoins nutritionnels du nourrisson qu’à un rôle de prévention de l’obésité. l L’allaitement maternel, réel élément protecteur de l’obésité Il n’est pas inutile de rappeler qu’aucune corrélation n’a été retrouvée entre l’âge de la diversification alimentaire et le risque d’obésité ultérieure. En revanche, il est certain que l’allaitement maternel protège contre le développement d’une obésité, indépendamment de tous les autres facteurs, socio-économiques notamment. Ce rôle protecteur est d’autant plus important que l’allaitement est prolongé et exclusif. Dépister les déterminants constitutionnels précoces, anté- et post- nataux, est non seulement un premier pas pour mieux comprendre la genèse de l’obésité, mais une démarche indispensable pour développer une politique de prévention efficace. Des déterminants environnementaux incontournables Par leur effet délétère, surtout sur des enfants prédisposés génétiquement ou soumis à des facteurs de risque constitutionnels survenus très précocement dans la vie, les déterminants environnementaux sont certainement au premier plan pour expliquer la progression rapide de la prévalence de l’obésité infantile. Il faut donc repérer les enfants vivant dans des conditions sociales défavorisées, où l’accès à une nourriture souvent grasse et sucrée, moins chère et plus accessible, est une réaction naturelle face à des situations de précarité, tout comme un mode de vie sédentarisé à l’extrême. S’il est admis que la disparition des rythmes alimentaires est souvent liée aux sollicitations permanentes de nourriture, que la composition des repas est de plus en plus calorique, que les portions ne cessent d’augmenter, qu’il est facile pour un enfant, grâce à un marketing dédié, de manger n’importe où, n’importe quand, sans table, sans fourchette ni couteau, sans parent…, il n’est pas inutile de rappeler que ces faits ne sont que le reflet d’une société qui s’est modernisée et dont nous bénéficions pourtant des progrès considérables en terme de qualité de vie. Plutôt que de rendre coupable cette société, les médecins ont plutôt aujourd’hui un rôle important à jouer dans le dépistage des familles les plus vulnérables et les plus exposées aux effets délétères de l’urbani-sation de la société. Il est urgent de repérer les enfants les plus exposés au risque de devenir obèses. Prévention de l’obésité de l’enfant : du dépistage précoce aux mesures de prévention concrètes Priorité à la prévention ciblée sur les enfants à risque Il est indispensable de multiplier les mesures d’éducation nutritionnelle et de développer le plaisir de l’activité physique et le plaisir de bouger chez l’enfant. Ces mesures de prévention collective n’ont pourtant probablement pas un rôle majeur pour la prévention spécifique de l’obésité chez l’enfant. Elles rentrent plus largement dans un objectif d’éducation à la santé. Il est essentiel de cibler les efforts en matière de prévention de l’obésité en direction des enfants les plus à risque, ceux qui ont reçu un « patrimoine » génétique et/ou constitutionnel les exposant plus que les autres au risque de devenir obèses, en particulier dans un environnement sociétal favorisant la constitution d’une obésité. Tracer la courbe de corpulence pour traquer un rebond d’adiposité précoce Définition de l'IMC IMC = poids (en kg) / taille2 (en mètre carré) (P/T2). Définition de l’obésité IMC > 97e percentile sur la courbe de corpulence. La première mesure est d’apprécier régulièrement la corpulence de l’enfant pendant toute sa croissance par la mesure de l’indice de masse corporelle (IMC). Au-delà d’un geste systématique, tracer la courbe d’IMC pendant la consultation peut devenir un instant privilégié d’éducation des parents qui visualisent instantanément le niveau de corpulence de leur enfant. Variations physiologiques de la corpulence chez l’enfant et rebond d’adiposité La corpulence varie de manière physiologique avec l’âge. Augmentant la première année de vie, elle diminue dès que l’enfant se met à bouger, marcher, courir, et jusque vers l’âge de 6 ans. À partir de cet âge, que l’on appelle rebond d’adiposité, la corpulence augmente à nouveau jusqu’à la fin de la croissance puis se stabilise. L’âge pour lequel l’IMC est le plus bas est simple à repérer sur la courbe de corpulence. Plus ce rebond sur la courbe est précoce, avant l’âge de 6 ans, plus le risque de devenir obèse est élevé (figure). Rebond d’adiposité précoce (3 ans) visible sur la courbe de corpulence. Plus le rebond d’obésité est précoce, avant l’âge de 6 ans, plus le risque de devenir obèse est élevé. Une courbe IMC pour tous les enfants ! Attention ! vers 6 ans, un enfant de corpulence normale paraît mince. L’impression clinique d’un enfant dont l’IMC se rapproche du 97e percentile peut donc être trompeuse. D’où l’importance de tracer régulièrement la courbe d’IMC à tous les enfants (de nombreux logiciels le font pour nous !). Tracer systématiquement la courbe d’IMC permet de rechercher l’un des trois principaux signes d’alerte : – un rebond d’adiposité précoce (avant 6 ans) ; – un décrochage de l’IMC avec changement de couloir vers le haut sur la courbe ; – un IMC > 97e percentile, définissant alors l’obésité constituée. L’échange médecin-parents : pilier de la prévention C’est probablement aux familles dont les enfants sont exposés à un facteur de risque génétique, constitutionnel ou à des conditions socio-économiques défavorables qu’il faut apporter le plus d’attention pour dépister les premiers signes d’alerte sur la courbe de corpulence, avant que l’obésité ne se constitue. Tout se joue donc idéalement avant 4 ou 5 ans. Les mesures de prévention sont alors relativement simples, en théorie, car expliquer est une chose, mais modifier les comportements est un art plus difficile. Promouvoir le rôle éducationnel des parents L’essentiel est de redonner aux parents leur rôle premier d’éducateurs. C’est à eux d’apprendre à l’enfant un rythme alimentaire régulier avec quatre repas quotidiens, de ne pas mettre en place un grignotage de complaisance (le biberon pour s’endormir par exemple) ; c’est à eux que revient l’apprentissage du goût, mettant en route progressivement une sensibilisation à de nouvelles saveurs, de nouvelles textures, de nouveaux aliments, dont les légumes et les fruits. Les mesures de prévention sont relativement simples, mais modifier les comportements est un art plus difficile. C’est à eux de se rappeler que chez l’enfant, bouger rime avec jouer, et que marcher, courir, jouer dehors sont indispensables pour une bonne santé. Le rôle du médecin Le médecin, outre ses conseils pour une alimentation quantitativement adaptée, équilibrée et structurée, fait dépister les erreurs nutritionnelles les plus fréquemment présentes chez les enfants dont la corpulence devient excessive. C’est lui qui rappellera qu’il n’y a pas d’aliment « interdit » (le contraire risquerait d’aboutir à des transgressions et à l’apparition de troubles de type compulsif), que le forcing alimentaire ne sert à rien, qu’il faut respecter la néophobie (peur des aliments non connus), présente fréquemment chez les enfants de 2 à 7 ans. Il devra parfois insister pour que les « régimes », a fortiori hypo-caloriques, soient évidemment proscrits chez les enfants un peu « ronds » : ils entraîneraient une stimulation permanente de la faim, avec ses risques de troubles du comportement alimentaire. Et si les parents, amenant leur enfant de 3 ans à la consul-tation en poussette, pouvaient en repartir l’enfant marchant en leur donnant la main, c’est que le médecin a alors réussi à faire passer le message que l’activité physique est aujourd’hui la mesure préventive prioritaire de l’obésité infantile.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :






