Publié le 31 aoû 2006Lecture 12 min
Niveaux d’irradiation des examens radiologiques chez l’enfant : ce qu’il faut savoir répondre !
G. Kalifa, S. Ferey, hôpital Saint-Vincent-de-Paul, Paris
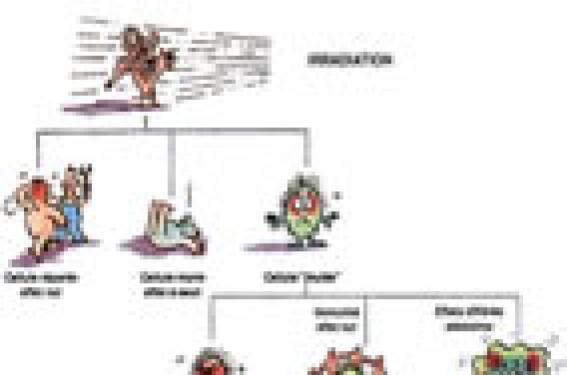
Dans le contexte actuel de remise en question des pratiques médicales, de consumérisme et d’application généralisée du principe de précaution, on comprend l’importance du débat suscité par l’irradiation à des fins médicales.
Ces préoccupations s’inscrivent tout à fait dans le prolongement de la directive européenne 97-43 dont les décrets d’application sont maintenant en vigueur en France. Celui-ci stipule les principes fondamentaux de justification des examens radiologiques, de substitution par les examens non irradiants à chaque fois que cela est possible, d’optimisation et de réduction des doses. Quels sont les effets des rayonnements ionisants ? Les rayonnements ionisants libèrent leur énergie en arrachant des électrons à la couche périphérique des atomes de la matière qu’ils traversent. On assiste ainsi à la production d’ions et de radicaux libres qui comportent un électron non appareillé. Conséquences de la production d’ions et de radicaux libres Dans les tissus vivants, les radicaux libres sont formés essentiellement à partir de la radiolyse de l’eau, qui constitue plus de 60 % de la matière vivante. Ces radicaux libres, très réactifs, peuvent déclencher des réactions chimiques et entraîner l’altération d’autres molécules dont la plus importante est l’ADN. Au niveau de la cellule, les ions d’ADN peuvent provoquer des modifications des informations contenues dans le génome (mutation) ou une perte de vitalité (mort cellulaire ou apoptose). Des sensibilités cellulaires variables > Selon le débit de la dose La plupart des lésions produites au niveau de l’ADN sont réparées par les systèmes internes de la cellule, mais ces capacités de réparation peuvent être submergées lorsque le débit de dose est élevé. Cela explique qu’une dose reçue en une seule fois ait des effets plus importants qu’une même dose fractionnée qui, elle, laisse aux mécanismes de réparation la possibilité de jouer leur rôle. > Selon l’index mitotique En outre, à doses égales les cellules ont une sensibilité différente ; elles sont d’autant plus radio-sensibles que leur index mitotique est élevé, notamment en cellules de moelle osseuse, en cellules reproductrices et en cellules du tissu embryonnaire. Les tissus particulièrement sensibles sont la moelle rouge hématopoïétique, la thyroïde, les seins et les gonades. « Les tissus particulièrement sensibles sont la moelle rouge hématopoïétique, la thyroïde, les seins et les gonades. » Schématiquement, l’irradiation peut entraîner soit : – la mort de la cellule ; – une évolution vers une restitution ad integrum ; – des modifications cellulaires avec des « séquelles », expliquant ainsi les effets à long terme (figure ci-dessus). Effets à seuil / effets aléatoires On peut classer les effets des rayonnements ionisants en deux catégories. > Les effets déterministes, dits effets à seuil, se manifestent dans un délai de quelques heures à plusieurs mois après l’irradiation. Ils ne surviennent qu’au-delà d’une certaine dose et sont d’autant plus graves que la dose reçue est élevée. L’irradiation peut être globale ou partielle. > Les effets aléatoires ou stochastiques sont des effets dont la probabilité d’apparition augmente avec la dose efficace reçue, mais on ne retient pas de dose-seuil et la gravité des effets stochastiques est indépendante de la dose qui les a provoqués ; il s’agit soit de cancers radio-induits, soit d’effets génétiques par mutation de l’ADN. Rappelons à ce propos que l’observation prolongée des descendants des populations d’Hiroshima et de Nagasaki n’a pas montré de résultats significatifs quant aux altérations génétiques. « La gravité des effets stochastiques est indépendante de la dose qui les a provoqués. » Pourquoi des précautions particulières chez l’enfant ? L’enfant est considéré comme plus sensible aux radiations pour plusieurs raisons : – il s’agit d’un organisme en croissance ; – la proportion de cellules jeunes est plus importante ; – le potentiel génétique reste à s’exprimer vis-à-vis de la descendance ; – l’espérance de vie est très longue, ce qui augmente la probabilité de voir apparaître un effet secondaire. On estime qu’il faut 2 à 5 ans pour que se manifeste une leucose et 10 ans pour voir apparaître un cancer radio-induit. L’enfant aura tout le temps, si l’on peut dire, d’extérioriser de telles complications bien plus qu’un adulte de 60 ou 70 ans. Le risque génétique par mutation, lui aussi, augmente avec le cumul des doses sur la gonade et sera donc plus grand chez l’enfant. Quelles informations fournir aux parents ? Il faut d’abord dire que l’irradiation a toujours existé et qu’il en existe plusieurs sources : – l’irradiation naturelle, de l’ordre de 2mSv par an dans notre pays ; – l’irradiation d’origine industrielle (électronucléaire et autres industries) ; – l’irradiation d’origine militaire ; – l’irradiation médicale qui, dans les pays occidentaux, représente 50 à 60 % de l’irradiation délivrée à la population. Certaines zones du globe connaissent une irradiation naturelle très élevée, jusqu’à 40 mSv, comme dans certaines provinces de l’Inde ou du Brésil, sans que l’on ait noté d’effet délétère pour la population. Il faut aussi rappeler que les examens répondent à un besoin et que le bénéfice apporté par les examens radiologiques est très largement supérieur aux risques encourus. « Méconnaître une fracture, un foyer infectieux ou une tumeur, est infiniment plus grave que l’hypothétique risque à long terme d’une faible irradiation. » Afin d’établir un dialogue aisé, il ne faut pas tomber dans le piège des multiples doses et mesures difficiles à comprendre, même parfois pour les professionnels. Le plus simple nous paraît de comparer l’irradiation délivrée par un examen à l’irradiation naturelle. À ce titre, il est bon de rappeler que 1 mSv correspond à 6 mois d’irradiation naturelle. « 1 mSv correspond à 6 mois d’irradiation naturelle. » Quelles précautions prendre ? Rappelons simplement que le meilleur moyen de limiter la dose d’irradiation est de ne pas faire d’examen inutile… Préférer les examens les moins irradiants Chaque acte d’imagerie doit être pesé en termes de coût/ bénéfice par le clinicien ordonnateur et par le radiologiste. Des examens à faible rentabilité, des examens dits « de routine » par automatisme mental, les examens masquant la carence d’examens cliniques ou répondant au souci de couverture médico-légale sont à proscrire. Il faut disposer au maximum des documents antérieurs, afin d’éviter les redondances. On donnera, chaque fois que cela est possible, la préférence à une technique non irradiante si elle apporte des informations au moins égales. Tout cela est particulièrement indiqué chez l’enfant chez lequel les ultrasons et l’IRM trouvent toute leur place. Adapter les techniques et les appareillages L’optimisation et la réduction des doses supposent des précautions techniques indispensables pour maintenir l’irradiation au niveau le plus bas possible selon le fameux principe ALARA (As Lowe As Reasonnably Achievable). Cela impose donc de réduire le nombre de clichés par examen, de réduire la dose par cliché, de limiter la scopie, d’obtenir une bonne contention chez l’enfant, de limiter le champ d’irradiation et d’adapter les constantes à la taille de l’enfant, notamment en scanner. Des contrôles de qualité répétés de l’appareillage sont donc nécessaires. Être conscient de ses responsabiliés Le dernier principe fait mention de la responsabilité partagée entre le médecin, qui demande un examen, et le praticien qui le réalise. Tous deux sont « associés » dans la démarche, dans l’indication mais peuvent se trouver aussi ensemble sur le banc des accusés. Principales doses délivrées Tenir compte de toutes ces précautions n’interdit pas d’utiliser les rayons X à visée diagnostique chez l’enfant car ces examens rendent des services inestimables. Nous proposons au lecteur une revue rapide des examens utilisant les rayons X et des substitutions en indiquant les doses habituelles chez l’enfant. À titre de comparaison, pour la clarté de l’exposé, rappelons que 1 mSv correspond à 6 mois d’irradiation naturelle. Le système nerveux central La meilleure méthode d’imagerie est non irradiante puisqu’il s’agit de l’IRM. Chez le nouveau-né ou le nourrisson, on utilise l’échographie transfontanellaire. Le scanner est indiqué, malheureusement trop souvent, en cas d’inaccessibilité à l’IRM, faute de place, mais surtout en urgence, dans la recherche de calcification intracrânienne et dans l’étude de la voûte, des oreilles et du massif facial. L’irradiation délivrée par un scanner crânien est de l’ordre de 2 mSv, soit 1 an d’irradiation naturelle. L’exploration de la moelle se fait maintenant quasi exclusivement par IRM. Le thorax La méthode d’imagerie prioritaire reste toujours le cliché standard (0,1mSv, soit 2 à 3 jours d’irradiation naturelle). Lorsque l’analyse doit être plus précise au niveau parenchymateux, ou au niveau pleural, on a recours au scanner. Là, le fort contraste naturel permet de réduire la dose d’un facteur 3, sans altérer l’image. La dose délivrée dans ces conditions est de l’ordre de 8 à 10 mSv. Aujourd’hui, l’exploration du médiastin se fait essentiellement par IRM. « Un cliché standard de thorax équivaut à 2 ou 3 jours d’irradiation naturelle. » Radiographies abdominales, digestives et urinaires Chez l’enfant, les structures anatomiques font que l’exploration se prête particulièrement bien aux ultrasons. Les explorations radiologiques classiques sont de moins en moins utiles, qu’il s’agisse de l’urographie intraveineuse ou des opacifications digestives. L’équivalent d’une urographie intraveineuse est de 2,5 mSv environ, un lavement baryté de 1,5 mSv et une opacification par voie haute avec la scopie de 2 à 3 mSv. Un scanner digestif et pelvien délivre une irradiation plus importante, de 8 à 10 mSv, à condition de ne pas utiliser des coupes trop fines et trop rapprochées. L’exploration du squelette Elle repose essentiellement sur les radiographies osseuses. Le problème se pose réellement pour le squelette axial. Ainsi chez un nourrisson, un cliché de bassin ne devrait pas délivrer une dose de plus de 200 mGy, c’est-à-dire un peu plus de 1 mois d’irradiation naturelle. Un cliché de bassin d’un grand enfant délivre une dose de l’ordre de 900 mGy, soit un peu moins de 6 mois d’irradiation naturelle. Un cliché de rachis lombaire délivre une dose qui correspondant à environ 7 mois d’irradiation naturelle, soit un peu plus de 1 mGy. Les doses sont plus importantes pour les clichés de rachis d’ensemble pour scoliose et cyphose, et les travaux actuels portent sur la réduction de ces doses notamment par l’utilisation de techniques numériques. Un système de radiographie fondé sur la chambre à fils de Georges Charpak a montré une possibilité de réduction de la dose de 60 à 90 % par rapport aux clichés conventionnels. Médecine nucléaire Le principe de la médecine nucléaire est quelque peu différent puisqu’il s’agit de « contamination interne ». On injecte ou on fait ingérer au patient un traceur radioactif. Les doses sont en millicurie (mc), mais pour des raisons de compréhension ; si on ramène ces valeurs aux paramètres utilisés jusque-là, schématiquement, une scintigraphie de l’ensemble du squelette, faite au Technétium 99 délivre une irradiation de 2 à 3 mSv, soit l’équivalent d’un an à 18 mois d’irradiation naturelle. La scintigraphie thyroïdienne comme la scintigraphie rénale délivrent, approximativement, une irradiation de l’ordre de 1 mSv, soit 6 mois d’irradiation naturelle. L’examen en médecine nucléaire qui délivre la plus forte irradiation est actuellement le PET-scan avec des doses de 4 à 6 mSv. La scintigraphie cardiaque, très rarement pratiquée chez l’enfant, délivre chez l’adulte, à titre d’information, 6 mSv soit près de 3 ans d’irradiation naturelle. La scopie La scopie a beaucoup moins de place chez l’enfant qu’autrefois. Elle entraîne une irradiation souvent importante et doit donc être réservée à des indications exceptionnelles : contrôle d’une réduction de fracture, montée de sonde, certains examens digestifs ou les cystographies. Les études dynamiques comme l’appréciation de la motilité diaphragmatique peuvent bénéficier sans problème de techniques non irradiantes comme les ultrasons. « La scopie entraîne une irradiation souvent importante et doit donc être réservée à des indications exceptionnelles. » La radiologie interventionnelle Enfin, les indications de la radiologie interventionnelle chez l’enfant sont suffisamment exceptionnelles pour qu’elles ne se posent pas réellement en termes de santé publique mais plutôt en termes d’indication, de justification au cas par cas. Quelles sont les principales dérives actuelles possibles ? Il ne s’agit pas tant de la radiologie interventionnelle, peu pratiquée chez l’enfant et qui de toute façon a des indications très particulières où la justification est indéniable, que du risque d’utilisation abusive du scanner spiralé multibarrette. La qualité des images obtenues et la facilité de réalisation peuvent conduire à des indications limites, voire abusives de cette technique. Chaque indication doit être bien pesée. L’« iconolâtrie » doit être évitée, le choix des paramètres et le souci de réduction des doses demeurent fondamentaux. Toutefois, le scanner rend des services inestimables, en particulier dans l’urgence (traumatismes crâniens, polytraumatismes, recherche de saignement, etc.). Une autre préoccupation doit rester présente à nos esprits : la répétition des examens dans certaines maladies chroniques (mucoviscidose par exemple). Conclusion L’irradiation médicale à des fins diagnostiques délivre des doses très faibles de produit marqué. son utilisation remonte maintenant à plus de 100 ans. On peut donc continuer à pratiquer cette technique en toute sérénité. Il n’y a aucune preuve d’effet indésirable au-dessous de 100 mSv, dose qui n’est pratiquement jamais atteinte. Les services rendus aux patients par ces examens sont indéniables, mais si le bénéfice l’emporte très nettement sur un risque hypothétique cela ne dispense pas d’appliquer certaines précautions et d’adopter une attitude interrogative orientée vers la réduction des doses. Une explication claire vis-à-vis des patients et de leur famille ainsi qu’une information objective et sereine sont les meilleurs garants de la sérénité de notre activité.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :