Rhumatologie - Os - Orthopédie - Traumatologie
Publié le 14 déc 2009Lecture 13 min
L’examen orthopédique du nouveau-né : les interrogations fréquentes
P. MARY, Hôpital d’enfants Armand Trousseau, Paris
Lors de l’examen clinique d’un nouveau-né, l’appareil locomoteur ne doit pas être négligé. Certaines anomalies sont évidentes et inquiétantes pour les parents (pieds bots varus équins, genu recurvatum, plagiocéphalies), d’autres le sont beaucoup moins, et c’est alors le rôle du pédiatre de les dépister (fossettes sacro-coccygiennes, luxation congénitale de hanche). Dans tous les cas, il iaudra être capable de répondre aux questions immédiates des parents, de traiter certaines petites anomalies (malposition des pieds), et d’orienter vers l’orthopédiste pédiatre en cas de pathologie plus complexe.
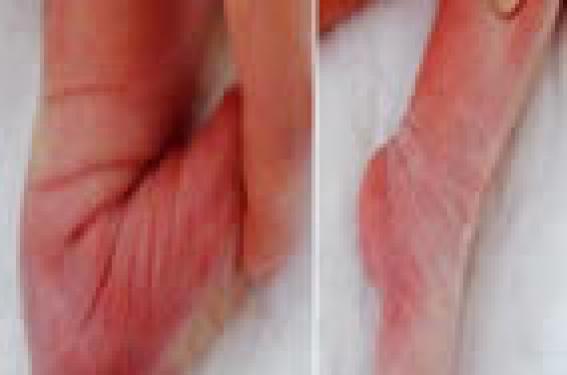
Les malpositions et malformations des pieds L’analyse des anomalies des pieds des bébés repose exclusivement sur l’examen clinique. Les radiographies sont inutiles. Trois questions se posent d’emblée : – s’agit-il d’une déformation souple ou raide ? – est-ce une déformation idiopathique ? – y a-t-il des anomalies (orthopédiques ou non) associées ? La réponse à ces questions permet de faire la part entre ce qui est une simple malposition et une véritable déformation. Pied talus La face dorsale du pied vient au contact du bord antérieur de la jambe. L’arrièrepied est normo-axé, sans valgus excessif. Le pied est amené facilement en flexion plantaire ; il n’y a pas de rétraction des extenseurs et du muscle tibial antérieur (figure 1). Figure 1. (a) Pied talus simple ; (b) la flexion plantaire est ample. La motricité du pied est normale. La correction spontanée est la règle. Lorsque le talus est particulièrement important, on peut améliorer les choses rapidement en maintenant le pied en flexion plantaire par une pelote ou une petite attelle thermoformable. Seuls les pieds talus avec rétraction des extenseurs et du muscle tibial antérieur (diminution franche de la flexion plantaire) nécessitent une prise en charge de rééducation et d’appareillage. Métatarsus adductus L’avant-pied est en adduction par rapport à l’arrière-pied. Le bord externe est convexe, plus ou moins réductible (figure 2). L’arrière-pied est strictement normal. Lorsque la déformation est mineure, de simples manipulations de stimulation des muscles fibulaires sont montrées aux parents, qui les effectueront par la suite. Lorsque la déformation est sévère ou lorsqu’on a l’impression que cela inquiète beaucoup la famille, des petits plâtres correcteurs permettent d’obtenir rapidement un meilleur aspect du pied. Pes supinatus C’est une malposition très fréquente. La plante du pied regarde en dedans au lieu de regarder vers le bas. Fait essentiel, cette déformation est totalement réductible (figure 3). Figure 2. Métatarsus adductus facilement réductible. Le pied peut être mis en éversion, l’équin disparaît ainsi que le varus. Mais l’attitude se reproduit dès qu’on relâche le pied. De manière active, la stimulation des muscles péroniers (en grattant le bord externe du pied à l’aide d’une brosse à dents) réduit la déformation. Le pronostic de cette déformation est excellent en raison du caractère réductible, aussi le traitement sera-t-il le plus simple possible : maintien du pied en éversion par bandages ou attelles, manipulations actives et passives par les parents. Pied bot varus équin congénital L’aspect global à la naissance est peu différent du pes supinatus à l’inspection, mais à la manipulation, les déformations sont raides et fixées. Le pied bot varus équin se caractérise par une malposition du bloc calcanéo-pédieux qui est figé sous l’astragale en varus, en équin et en adduction. Le scaphoïde est au contact de la malléole interne, le calcanéum est en équin. Cette position est fixée par des rétractions capsulo-ligamentaires et musculo-tendineuses, ces dernières intéressant surtout les muscles internes (jambier postérieur, fléchisseurs des orteils) et postérieur (triceps) (figure 4). Le pied bot est une déformation régionale ; à celle du pied proprement dit, s’ajoute un mollet de petit volume. Le traitement doit être commencé dès les premiers jours de vie pour profiter de la souplesse du pied à cet âge. Plusieurs options thérapeutiques sont possibles (plâtres correcteurs, appareillage associé à une rééducation précoce). Pour notre part, nous faisons des plâtres de correction successifs changés toutes les semaines, jusqu’à ce que le pied retrouve une position correcte (3 à 6 plâtres en moyenne). Par la suite, une rééducation avec plaquettes et attelles est entreprise. Figure 3. Pes supinatus. La manipulation du pied met en évidence le caractère réductible. Elle est poursuivie au moins jusqu’à l’acquisition de la marche, en allégeant les modalités au fur et à mesure des progrès. Le traitement du pied bot varus équin congénital doit être commencé dès les premiers jours de vie. Dès le premier examen, il faut devancer les angoisses des parents, leur expliquer que leur enfant marchera normalement sans chaussures particulières, pourra avoir des activités sportives normales. En revanche, ils doivent aussi être prévenus de la nécessité, parfois, de traiter chirurgicalement cette malformation. L’aspect grêle du mollet persistera. Pied convexe congénital Il s’agit d’une déformation rare et de diagnostic parfois difficile. L’anomalie principale est une luxation du scaphoïde tarsien qui passe à la face dorsale de l’astragale, ce qui revient à avoir sa tête saillante au niveau de la face plantaire du pied. S’y associe un équinisme de l’arrière-pied, une dorsiflexion exagérée de l’avant-pied. L’aspect global est celui d’un pied en piolet ou en tampon buvard (figure 5). Dès la naissance, le traitement doit être débuté par des plâtres successifs faits très soigneusement. Figure 4. Pied bot varus équin bilatéral. Dans un premier temps, on cherche à réduire la luxation astragalo-scaphoïdienne, en positionnant le pied en équin et léger varus. Une fois l’avant-pied repositionné correctement par rapport à l’arrière-pied, il faut réduire l’équin en emportant l’ensemble du pied en flexion dorsale. Les plâtres sont changés toutes les semaines, puis sont suivis d’une rééducation quotidienne et d’un appareillage. Le traitement chirurgical est proposé avant le début de la marche si les défauts restent majeurs. Genu recurvatum Cette anomalie se définit par l’hyperextension du genou, très fréquemment observée dans les présentations en siège décomplété. L’élément essentiel est de s’assurer que la flexion du genou est possible (figure 6). Lorsqu’elle dépasse 90°, aucun traitement n’est utile. Si elle est inférieure à ce chiffre, une correction par petites attelles successives s’impose. Les cas de luxation vraie du genou sont beaucoup plus rares ; la flexion est alors quasi nulle. L’avis du spécialiste est indispensable. La luxation congénitale de la hanche L’examen clinique Le dépistage systématique de la luxation congénitale de la hanche a été mis en place depuis plus de 30 ans et repose sur l’examen clinique. Figure 5. Pied convexe associant un équin de l’arrière-pied et une luxation scaphoastragalienne. Il est difficile et doit donc être répété lors de chaque consultation d’un nouveau-né ou d’un nourrisson. Plus le diagnostic est fait tôt, plus le traitement est facile et moins dangereux. La recherche de luxation congénitale de la hanche est difficile et doit donc être répétée lors de chaque consultation d’un nouveau-né ou d’un nourrisson. Il cherche à faire la différence entre une hanche normale, c’està- dire en place et stable, une hanche luxable, luxée réductible, luxée irréductible. La recherche d’un ressaut se fait sur un enfant détendu, installé en décubitus dorsal sur un plan dur. L’examinateur empaume les genoux, le pouce étant posé sur la face interne. Les pulpes des autres doigts palpent le grand trochanter. Les hanches sont fléchies à 90 degrés. On porte les hanches en adduction en poussant légèrement vers le dehors, et en donnant un petit mouvement de rotation interne (figure 7). On peut alors sentir un ressaut de sortie : la hanche est luxable. Lorsque la hanche est spontanément luxée, c’est lors de la mise en abduction qu’on ressent le ressaut (d’entrée). Parfois, le cotyle est très déformé, et cette sensation de ressaut n’existe plus. Il n’y a plus qu’une impression de mobilité antéro-postérieure de la tête fémorale : c’est le signe du piston. La limitation de l’abduction est un signe souvent plus tardif, sauf lorsque la hanche est luxée et irréductible. La mauvaise position de la tête fémorale fait que les muscles adducteurs se sont rétractés. Intérêt de l’échographie de la hanche ? L’échographie de la hanche est un examen complémentaire utile dans certaines circonstances. Elle n’est d’aucun intérêt dans le dépistage précoce de la luxation de hanche. De nombreuses études ont montré qu’elle n’était pas plus fiable qu’un examen clinique fait par un praticien compétent. La prescription d’une échographie de hanche statique et dynamique (visualisant l’éventuel ressaut ou piston) se justifie lorsqu’il existe des doutes cliniques ou lorsqu’on retrouve les facteurs de risque suivants : – présentation du siège ; – antécédents familiaux directs confirmés ; – anomalies orthopédiques diverses : torticolis, genu recurvatum, déformation sévère des pieds. Figure 6. Genu recurvatum purement positionnel avec une flexion possible au-delà de 90°. Cette échographie est alors faite vers la fin du premier mois de vie. Réalisée plus précocement, le taux de faux positifs est beaucoup trop important, et à ce délai, la mise en route d’un traitement simple est encore possible sans grand risque (sauf s’il y a déjà une limitation de l’abduction). L’échographie de hanche statique et dynamique est un examen précieux, qui demande au radiologue une grande habitude. Découvrir à la naissance une hanche instable impose de la traiter et de bien expliquer aux parents les principes et les modalités de ce traitement. Il repose sur le langeage en abduction (figure 8). C’est au médecin de mettre en place le lange la première fois. Il doit s’assurer que la hanche est réduite dans l’appareillage. Pour pouvoir la stabiliser, il faut absolument que la mise en abduction soit permanente, même lors des changes et de la toilette. Ceci impose d’être deux personnes pour réaliser ces soins (langeage dit « à 4 mains »). Cette stabilisation s’obtient souvent en quelques jours. Avant d’autoriser à laisser les hanches libres lors des soins, le médecin doit s’assurer que la hanche est stable. Lorsque la hanche est simplement luxable, on peut être plus souple dans l’application de ces consignes, mais il est certain que dans tous les cas, il faut éviter les manoeuvres qui tendent à rapprocher les membres inférieurs. Lorsque l’examen clinique est normal, il n’y a pas d’indication à une contention. Le langeage avec double couche est inutile. Les fossettes sacrococcygiennes L’examen clinique du rachis et de la ligne médiane est rapide et apporte parfois de précieux renseignements. Figure 7. Recherche d’une instabilité de dysraphisme spinal. de la hanche gauche. Figure 8. Langeage en abduction. Les anomalies au niveau de la région sacro-coccygienne sont fréquentes ; tout l’intérêt de les connaître est de pouvoir différencier les variantes de la normale des lésions cutanées, qui sont en fait le stigmate visible d’un dysraphisme spinal, correspondant à un défaut de fusion des structures neurales, mésenchymateuses et cutanées. Certains sont asymptomatiques sur le plan neurologique, mais vont le devenir progressivement, parfois de manière insidieuse. Un diagnostic précoce est faisable maintenant grâce à l’échographie médullaire. Grossièrement, cet examen est réalisable jusqu’au terme du premier mois. Au-delà, l’ossification est déjà trop avancée pour pouvoir visualiser la moelle. Il faut alors avoir recours à l’IRM, examen plus contraignant et plus coûteux. Les fossettes simples ne nécessitant pas d’exploration de la moelle font moins de 5 mm de diamètre et sont isolées. La distance anus-fossette est inférieure à 25 mm. Toutes les autres fossettes doivent inciter à explorer la moelle épinière, comme les anomalies cutanées franches médianes (masse sous-cutanée, hypertrichose, taches pigmentées, angiome plan, ex-croissance sacrée). Les taches mongoloïdes et les déviations du pli interfessier ne sont pas considérées comme des stigmates de dysraphisme. Les fossettes sacro-coccygiennes simples (< 25 mm) sont isolées et ne nécessitent pas d’exploration de la moelle épinière. Les plagiocéphalies La présence d’une déformation du crâne inquiète beaucoup les parents. L’essentiel de la démarche diagnostique consiste à différencier les plagiocéphalies postérieures positionnelles des craniosténoses, beaucoup plus rares, qui correspondent à des fusions prématurées des sutures crâniennes. Elles sont pathologiques, ont un retentissement certain sur le développement psychomoteur si elles ne sont pas traitées, et entrent dans le cadre de syndromes complexes type Crouzon, Apert, etc. Elles imposent une prise en charge spécialisée. Figure 9. Lésion fortement suspecte de dysraphisme spinal. Les plagiocéphalies postérieures positionnelles sont beaucoup plus simples. Il existe une nette asymétrie postérieure au niveau du crâne, avec une zone aplatie. L’augmentation du périmètre crânien, le développement psychomoteur se font de manière harmonieuse. Les facteurs favorisants sont les grossesses multiples, la prématurité, le torticolis congénital. Que dire aux parents ? Il faut tout d’abord les rassurer, car 90 % de ces plagiocéphalies vont se corriger avec la croissance du crâne sans aucun traitement et sans conséquence esthétique. Il faut en expliquer le mécanisme, donner quelques conseils de simple bon sens : tourner la tête du bébé de l’autre côté pendant le sommeil, le laisser parfois sur le ventre lorsqu’il est éveillé, attirer son regard de l’autre côté, etc. Une surveillance jusque vers l’âge de 2 ans peut aider à rassurer les parents. Lorsque cette déformation persiste au-delà de l’âge de 2 ans et qu’elle est esthétiquement très importante, un traitement chirurgical est envisageable. Les indications en sont exceptionnelles. 90 % des plagiocéphalies vont se corriger avec la croissance du crâne sans aucun traitement et sans conséquence esthétique. Les autres traitements La majorité de ces enfants est adressée aux ostéopathes, chiropracteurs et manipulateurs. Aucune de ces techniques n’a fait la preuve de son efficacité. Les casques et bandeaux sont utilisés dans de nombreux pays (États-Unis, Suisse, Belgique, etc.) et sont maintenant disponibles en France. Ces traitements sont très à la mode, mais n’ont absolument pas montré leur efficacité. Pour la pratique, on retiendra • La majorité des anomalies des pieds des bébés est purement positionnelle. • Les pieds talus qui nécessitent un traitement sont ceux dont la flexion plantaire est insuffisante. • La présence d’un équin, quelle que soit la forme du pied, impose une consultation spécialisée. • Dans un genu recurvatum, l’absence de flexion au-delà de 90° impose un avis spécialisé. • Le dépistage de la luxation congénitale de la hanche (LCH) repose sur l’examen clinique à chaque consultation durant la première année de vie. La réalisation d’une échographie à la fin du premier mois est justifiée en cas de facteur de risque ou de doute diagnostique. • Le langeage en abduction ne peut être débuté au-delà du premier mois. Tous les autres moyens thérapeutiques ne doivent être utilisés que par un orthopédiste pédiatre. • La recherche à la naissance d’une anomalie cutanée ou d’une fossette sacro-coccygienne est indispensable, car nombre d’entre elles sont le stigmate d’un dysraphisme spinal, facilement identifiable à cet âge par l’échographie médullaire. • La plupart des plagiocéphalies ne nécessitent pas de traitement particulier.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :



