Publié le 31 aoû 2006Lecture 13 min
HTAP : quelle prise en charge en 2005 ?
A. Colchen - Hôpital Foch, Suresnes, Centre hospitalier régional universitaire de Brest
Maladie grave, longtemps orpheline, l’hypertension artérielle pulmonaire (HTAP) suscite un vif regain d’intérêt.
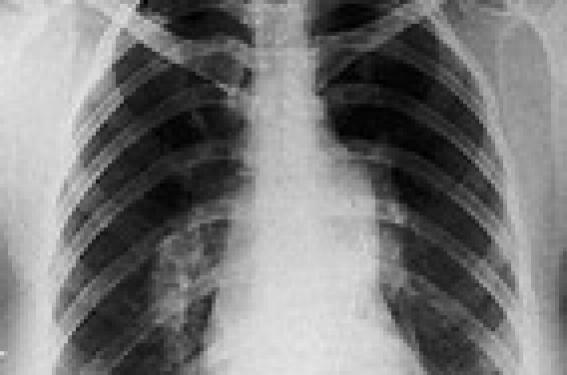
En effet, des progrès thérapeutiques importants, alimentés par l’évolution des connaissances fondamentales et épidémiologiques, sont enregistrés à un rythme soutenu : ils bousculent ainsi la communauté médicale en nous incitant à mieux dépister cette affection trompeuse et légitiment l’espoir des patients. La mise en perspective des vingt années écoulées éclaire la stratégie de prise en charge actuellement recommandée. Vingt ans pour une révolution thérapeutique Jusqu’aux années 80, le diagnostic d’une HTAP idiopathique, typiquement chez une jeune femme, signait un pronostic péjoratif à court terme (médiane de survie : 2,8 ans), légitimant les premières greffes cardio-pulmonaires. Figure 1. HTAP : aspect radiologique. En 1984, un tournant décisif est constitué par l’utilisation, pour la première fois en Angleterre, de la prostacycline, puissant vasodilatateur artériel, en perfusion continue pendant 12 semaines. La jeune patiente ainsi traitée retrouvera une certaine autonomie à domicile. Il faudra attendre 1996 pour qu’un essai randomisé contre traitement conventionnel prouve l’efficacité de la prostacycline sur la mortalité de l’affection (8 décès dans le groupe témoin et aucun dans le groupe traité) : la prostacycline devient le traitement de référence et non plus une solution d’attente à la greffe. Ses modalités de prescription contraignantes vont justifier la poursuite de l’effort de recherche. Trois facteurs vont peser dans le développement thérapeutique ultérieur : – une meilleure compréhension des mécanismes physiopatho-logiques, ouvrant d’autres voies pharmacologiques ; – la synergie patients - soignants, concrétisée en France par la création de l’association HTAP-France en 1990 par Nicole Cabon et le Docteur François Brenot ; – l’émergence de centres de référence nationaux, collaborant activement au niveau mondial à la conduite d’essais thérapeutiques d’envergure soutenus par une industrie pharmaceutique dynamique. Une classification pragmatique Cette mise en commun des moyens va motiver la tenue d’un symposium international en juin 2003 à Venise, permettant de proposer une classification opérationnelle des hypertensions pulmonaires, assortie de recommandations de prise en charge (tableau 1). Le premier groupe constitue les hypertensions artérielles pulmonaires (HTAP) proprement dites qui bénéficient de la majorité des avancées thérapeutiques. Les HTP du groupe 4, postemboliques, sont importantes à identifier du fait des possibilités de guérison chirurgicale dans les formes proximales (thrombo-endartériectomie pulmonaire). Enfin, la discussion thérapeutique pour les HTP des groupes 2 et 3 (secondaires, respectivement, à une insuffisance ventriculaire gauche et à une maladie respiratoire chronique) renvoie à la prise en charge respective de ces pathologies. Une étape difficile : reconnaître l’hypertension artérielle La clarification apportée par la réunion de Venise et de meilleures perspectives thérapeutiques sont autant d’incitations pour le médecin à mieux connaître les différentes facettes de cette affection. Si tout praticien peut être amené à dépister et s’interroger sur la prise en charge d’une HTAP, deux cas de figure peuvent être néanmoins distingués. L’HTAP associée à une autre pathologie - Une HTAP complique 10 à 15 % des sclérodermies, particulièrement dans les formes limitées de sclérodermie systémique (CREST syndrome). Elle grève alors lourdement le pronostic de la maladie et nécessite à ce titre un dépistage par une échocardiographie annuelle. - L’hypertension portale, en majorité secondaire à une cirrhose du foie, est associée à deux entités pulmonaires distinctes. On peut observer, d’une part, une hypoxémie liée au développement de shunts intra-pulmonaires (syndrome hépato-pulmonaire) et, d’autre part, une hypertension artérielle pulmonaire (hypertension porto-pulmonaire). Ces entités sont d’expression clinique et de mécanisme physiopathologique différents. - Les patients infectés par le VIH développent une HTAP dans environ 0,5 % des cas, indépendamment de leur statut immunitaire. Dans ce contexte, le dépistage de l’HTAP par échocardiographie devant une dyspnée inexpliquée est nécessaire. - L’incidence des HTAP associées à la prise d’anorexigène a reculé après le retrait des autorisations de mise sur le marché de la fenfluramine en 1996, trente ans après celui de l’aminorex. Toutefois, le risque d’HTAP (1/10 000 sujets exposés) persiste de nombreuses années après l’exposition. - Enfin, 10 % des cardiopathies congénitales avec shunt systémo-pulmonaire développeront une HTAP ultérieure. L’exploration d’une dyspnée inexpliquée Dans le deuxième cas de figure, c’est la dyspnée inexpliquée, chez un patient exempt en apparence de toute pathologie, qui va faire suspecter une HTAP encore méconnue. - Circonstances de découverte Si la découverte de l’affection se fait en règle chez des patients âgés de 20 à 40 ans, il n’est pas exceptionnel de faire le diagnostic chez des patients plus âgés. On recense 1,7 cas féminin pour 1 cas masculin. Le délai entre les premiers symptômes de la maladie (dyspnée d’effort essentiellement) et le diagnostic d’HTAP est d’environ 23 mois. Le diagnostic est encore majoritairement porté chez des patients à un stade évolué. En effet, la symptomatologie d’appel est souvent fruste et peu spécifique, dominée par la dyspnée d’effort. Parfois une asthénie, des douleurs précordiales ou des syncopes à l’effort vont attirer l’attention. Quand les examens de débrouillage (radiographie de thorax [figure 1], ECG, spirométrie) pratiqués usuellement devant une dyspnée ne sont pas probants, le recours systématique à une échographie cardiaque et à une scintigraphie pulmonaire peut aiguiller vers une anomalie cardiovasculaire. La symptomatologie d’appel est souvent fruste et peu spécifique, dominée par la dyspnée d’effort. - Apport de l’échocardiographie Il importe d’alerter le cardiologue qui réalisera cet examen clé sur la recherche d’anomalies orientant vers le diagnostic d’HTAP : – dilatation des cavités droites ; – insuffisance tricuspidienne permettant d’estimer la pression systolique de l’artère pulmonaire ; – insuffisance pulmonaire ; – septum paradoxal. L’échographie cardiaque dépistera, en outre, la présence d’une cardiopathie congénitale associée ou d’un éventuel épanchement péricardique (facteur de mauvais pronostic d’une HTAP). Enfin, cet examen permettra d’éliminer devant une dyspnée inexpliquée des étiologies plus fréquentes, comme les incompétences cardiaques gauches et les valvulopathies. - La scintigraphie pulmonaire Elle est systématique quel que soit le résultat de l’échographie cardiaque. En effet, l’HTAP post-embolique, liée à la persistance et l’organisation fibreuse de caillots, est une entité trompeuse : l’anamnèse ne retrouve aucun antécédent évocateur d’une maladie thromboembolique dans la moitié des cas et l’angioscanner spiralé ainsi que l’échoDoppler veineux des membres inférieurs peuvent être négatifs. Intérêt de la structuration des soins Confirmer le diagnostic par cathétérisme cardiaque droit et élaborer la stratégie thérapeutique : la mission des centres de référence. L’effort important consenti en France pour la prise en charge des maladies orphelines (plan d’action pour les maladies rares) a abouti à la reconnaissance récente d’un réseau de soins regroupant les centres de proximité et le centre de référence de l’Hôpital Antoine-Béclère. Cette structuration permet de proposer une démarche standardisée, une prise en charge nécessairement multidisciplinaire et facilite l’accès des patients aux innovations thérapeutiques, grâce à leur inclusion dans des études cliniques. Le cathétérisme cardiaque droit Les modalités de réalisation de cet examen doivent répondre aux recommandations internationales largement diffusées, avec notamment la réalisation d’un test de vaso-réactivité pulmonaire en aigu (figure 2). Figure 2. Le cathétérisme cardiaque droit. Le cathétérisme cardiaque droit est indispensable au diagnostic • Il confirme l’HTAP : PAP moyenne > 25 mmHg au repos et > 30 mmHg à l’effort, en l’absence de cardiopathie gauche. (pression artérielle pulmonaire d’occlusion PAPO < 15 mmHg). • Il mesure l’index et le débit cardiaques. • Il permet le calcul des résistances pulmonaires totales et l’évaluation de la vasoréactivité pulmonaire (test au NO ou à la prostacycline). • Il peut montrer une éventuelle hypertension portale associée. L’évaluation fonctionnelle initiale En complément de cette exploration invasive, le bilan initial va s’appuyer sur des données aisément obtenues. - La classification fonctionnelle adaptée de celle de la NYHA (tableau 2) est utile tant pour caractériser aisément les groupes de patients inclus dans les études — on la retrouvera donc dans les libellés d’AMM — que pour suivre l’évolution de la gêne fonctionnelle sous traitement. - Le test de marche de six minutes s’est imposé comme critère simple et logique car explorant la capacité d’effort des patients en toute sécurité ; il est non invasif et reproductible ; il semble qu’il puisse constituer un facteur pronostique fiable, à la fois lors de l’évaluation initiale comme lors de l’étude de la réponse au traitement. Ce test constitue actuellement le critère principal d’évaluation de nombreux essais thérapeutiques. Le test de marche de 6 minutes est le critère principal d’évaluation de nombreux essais thérapeutiques. La stratégie thérapeutique Le choix du traitement adapté à chaque patient s’appuie sur les recommandations européennes. Conformément aux principes de la médecine fondée par les preuves, les différents traitements sont classés selon le niveau d’évidence étayé par les études et selon le degré de recommandation des experts. Cette démarche est synthétisée par l’algorithme de traitement élaboré à Venise en juin 2003 (figure 3). Figure 3. Algorithme de traitement des HTAP de classe III / IV (d'après Venise 06 2003). Approches thérapeutiques Le traitement dit « conventionnel » Il associe des mesures préventives, telles la limitation des efforts (adaptée aux symptômes afin d’éviter le déconditionnement par sédentarisation excessive), de l’exposition à l’altitude, de toute intervention chirurgicale non indispensable et la contre-indication formelle d’une grossesse. Le traitement anticoagulant au long cours a pour objectif de prévenir les évènements thrombotiques (INR compris entre 1,5 et 2,5). Les diurétiques sont utiles lors des poussées d’insuffisance cardiaque droite. On corrige une éventuelle hypoxie associée par une oxygénothérapie. Les anticalciques Leur indication dépend de la réponse au test de vasoréactivité artérielle lors du cathétérisme initial. Au total, moins de 10 % des patients peuvent bénéficier de cette classe thérapeutique. La prostacycline (époprosténol) injectable C’est la thérapeutique de référence de l’HTAP sévère, car elle améliore la survie, l’état fonctionnel et la qualité de vie de ces patients. Sur le plan pratique, ce traitement est de maniement complexe et reste contraignant pour le patient. Il nécessite une prise en charge dans un centre spécialisé. La perfusion continue est rendue nécessaire par la courte demi-vie du produit (3 minutes) et toute interruption de traitement peut s’avérer immédiatement délétère ; un cathéter central à demeure « tunnellisé » et protégé interdit la baignade ; la préparation biquotidienne appelle une éducation soigneuse du patient. Les effets secondaires, habituellement dose-dépendants, peuvent être parfois difficiles à supporter (céphalées, flush, diarrhée, douleur des mâchoires). L’utilisation du cathéter tunnellisé expose à des risques infectieux (évalués à 0,25 infection/patient/an) ou thrombotiques. Un phénomène de tachyphylaxie peut être observé. Le coût de cette thérapeutique est très élevé (de l’ordre de 200 000 €/patient/an). Les nouveaux produits - Les analogues stables de la prostacycline sont représentés par le tréprostinil, le béraprost et l’iloprost. – L’iloprost (Ventavis®) a été développé pour une administration par voie inhalée, sous forme d’aérosols. Plusieurs études contrôlées ont étayé l’obtention d’une AMM européenne en 2004 pour les HTAP idiopathiques de classe III. La contrainte réside dans la fréquence d’administration des inhalations, exigeant 6 à 9 aérosols quotidiens. – Le tréprostinil (Remodulin®) est développé pour une administration par voie sous-cutanée ou intraveineuse continue. Le tréprostinil est approuvé en sous-cutané depuis peu en France dans l’HTAP idiopathique de classe III de la NYHA et doit être bientôt disponible. Son utilisation est limitée par l’incidence élevée de douleurs locales au point d’injection. – Le béraprost oral n’a pas démontré d’efficacité à long terme ; son AMM est actuellement limitée à certains pays d’Asie. - Les inhibiteurs des récepteurs de l’endothéline ont pour chef de file le bosentan (Tracleer®) qui est disponible en France depuis 2002. Deux essais contrôlés, randomisés versus placebo ont démontré un effet clinique et fonctionnel et les extensions en ouvert de ces études sont en faveur d’une amélioration de la survie des patients en classe III, par rapport à la survie prédite. Administré per os à la posologie initiale de 62,5 mg matin et soir, doublée après le premier mois de traitement, le bosentan est bien toléré, hormis le risque de cytolyse hépatique, réversible à l’arrêt du traitement. Une surveillance biologique mensuelle est nécessaire. Il existe un risque tératogène qui impose un renforcement de la contraception. - Les inhibiteurs des phosphodiestérases, représentés par le sildénafil (Revatio®) ont un effet vasodilatateur artériel pulmonaire. Les données encore limitées des essais cliniques disponibles laissent espérer une efficacité sensible dans cette indication, avec une bonne tolérance. Les techniques chirurgicales - La place de la transplantation pulmonaire ou cardiopulmonaire a reculé depuis l’essor des thérapeutiques médicamenteuses. Considérée comme le recours ultime, la transplantation impose néanmoins de ne pas différer excessivement une inscription sur liste d’attente. - La septostomie atriale a pour but de diminuer la pression ventriculaire droite en créant un shunt droit-gauche. Le développement de cette technique palliative est limité par une mortalité postopératoire immédiate d’environ 13 %. - L’endartériectomie pulmonaire représente le seul traitement curatif, lorsqu’il est indiqué, de l’HTAP postembolique. Une sélection rigoureuse des patients permet de limiter la mortalité postopératoire et d’observer dans la majorité des cas une amélioration durable de l’état fonctionnel. L’avenir : vers l’émergence de nouvelles stratégies thérapeutiques Les progrès thérapeutiques enregistrés restent insuffisants puisque 30 % des patients ainsi traités pour une HTAP décèdent dans les deux premières années, et près de la moitié à 5 ans. Avec l’apparition de nouvelles molécules efficaces ayant pour certaines des cibles différentes de celle de l’époprosténol, il apparaît donc nécessaire et logique de développer de nouvelles stratégies thérapeutiques utilisant des traitements combinés. En l’absence d’essai contrôlé disponible, aucune recommandation n’est encore possible : la validation de stratégies d’association thérapeutique impose l’inclusion de tout patient potentiellement concerné dans un protocole de recherche clinique. Tout patient potentiellement concerné doit être inclus dans un protocole de recherche clinique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :