Pneumologie
Publié le 13 fév 2008Lecture 4 min
Actualités dans l’asthme de l’enfant
On peut considérer que l’asthme évolue en deux étapes, une étape d’induction et une étape de maintien. Un des enseignements importants des études de cohorte dans l’asthme est que si l’on veut avoir un impact sur l’histoire naturelle de la maladie, il faudrait agir au cours des toutes premières années de la vie, avant que la maladie ne soit installée.
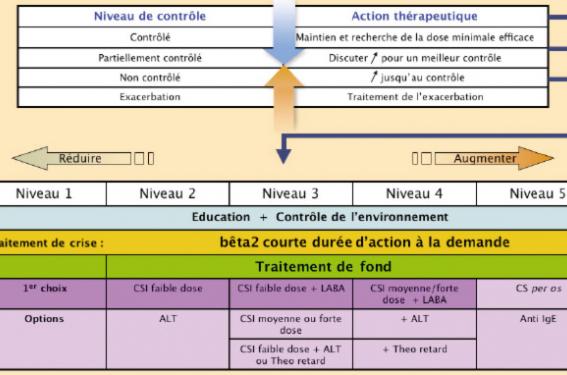
Une maladie évolutive Étape d’induction de l’asthme Il existe dans l’induction de l’asthme une interaction importante entre gène et environnement, ce dernier étant représenté principalement par les virus et les pneumallergènes acariens, chat et chien. Les études de cohorte montrent que l’atopie joue un rôle important dans l’histoire naturelle. Les nourrissons siffleurs, qui à 3 ans ont une atopie démontrée, ont, à 7 et 13 ans, un asthme persistant et des anomalies fonctionnelles dans 90 % des cas, alors que les enfants non atopiques ont une rémission de leur asthme dans 90 % des cas. Ainsi, une sensibilisation précoce est prédictive de la persistance de l’asthme. Ces cohortes montrent également que chez les nourrissons sensibilisés, le niveau d’exposition allergénique est un facteur de sévérité avec une altération plus importante de la fonction respiratoire. Les enfants non atopiques ont une rémission de leur asthme dans 90 % des cas. Étape de maintien de l’asthme En revanche, c’est l’environnement qui joue un rôle prépondérant dans le maintien de l’asthme ; par ailleurs, outre les virus et les pneumallergènes, interviennent probablement des bactéries et la qualité de l’air. Contrôle de l’asthme Les dernières recommandations du GINA (Global Initiative for Asthma) en 2006 insistent désormais sur la notion du contrôle de l’asthme. Cette nouvelle classification identifie les asthmes contrôlés, partiellement contrôlés, incontrôlés et les exacerbations (ex-crise d’asthme). Le but de la prise en charge est d’atteindre et de maintenir un contrôle. Les recommandations insistent désormais sur la variabilité des symptômes et le suivi fonctionnel respiratoire (spirométrie, DEP). Il est donc important, à chaque consultation, de vérifier le niveau de contrôle et d’ajuster le traitement. La flexibilité du traitement de l’asthme est soulignée, avec comme objectif le traitement minimum permettant le contrôle de l’asthme. Le tableau et la figure donnent les différents paramètres de contrôle et les attitudes thérapeutiques. Paramètres définissant le contrôle de l’asthme (GINA 2006). Modulation du schéma thérapeutique en fonction du contrôle de l’asthme (GINA 2006). CSI : corticostéroïdes inhalés. ALT : anti-leucotrièmes ; LABA : ß-mimétique de longue durée d’action. L’asthme est une maladie chronique et évolutive : chronique avec une inflammation et un remodelage des voies aériennes ; évolutive avec une possible perte de la fonction respiratoire. Différentes études prospectives, menées aussi bien chez l’enfant d’âge scolaire que préscolaire, suggèrent que les corticoïdes inhalés n’empêchent pas le déclin des fonctions respiratoires. Cependant, tous les asthmatiques ne présentent pas ce déclin. Il serait donc important de disposer d’outils permettant de prédire, très tôt, quel enfant est à risque de développer un déclin progressif de la fonction pulmonaire et une obstruction fixe des voies respiratoires. C’est dans ce groupe qu’un traitement anti-inflammatoire agressif pourrait être justifié. Les recommandations mettent l’accent sur la corticothérapie inhalée. Cependant, si les corticostéroïdes sont les plus efficaces contre l’inflammation allergique à éosino- philes, ils peuvent avoir une action limitée contre soit d’autres types d’inflammation soit d’autres mécanismes physio-pathologiques de l’asthme. Les corticostéroïdes sont efficaces sur les symptômes, mais semblent beaucoup moins efficaces sur la progression de l’asthme au plan fonctionnel. On distingue deux domaines différents dans le contrôle, l’un concerne la vie au quotidien, l’autre les exacerbations. Concernant la vie quotidienne, il faut : – prévenir les symptômes diurnes et nocturnes ; – restaurer ou maintenir une fonction pulmonaire quasi normale ; – avoir de faibles besoins de bêta2-agoniste à la demande ; – conserver une activité physique ; – obtenir une qualité de vie normale. Concernant l’exacerbation, le contrôle se définit par : – peu de crises d’asthme ; – pas d’admission en urgence ou de consultation imprévue ; – prévenir la perte de fonction pulmonaire ; – peu/pas d’effets indésirables induits par le traitement. Finalement, un des défis de l’asthme est certainement de trouver la fenêtre d’opportunité permettant d’agir sur la progression de l’asthme. Quant aux traitements envisagés, ils pourraient être variés : éviction allergénique, exposition allergénique, immunothérapie, pharmacothérapie, vaccins.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :