Cardiologie
Publié le 19 juin 2018Lecture 5 min
Malaises : quand évoquer une cause cardiologique ?
Alice MALTRET, Consultation de Cardiologie-Rythmologie, hôpital Necker-Enfants malades, Paris ; Institut cardiovasculaire Paris Sud
Le malaise est un signe fonctionnel très courant mais très vague. C’est un motif de consultation fréquent pour lesquels les pistes diagnostiques sont multiples mais assez rapidement identifiées par l’anamnèse. L’interrogatoire de l’enfant, quand il est possible, ou des parents et témoins de l’épisode est le moment essentiel de la consultation. Les antécédents personnels et familiaux, les circonstances de survenue du malaise, sa description précise, associés à un examen clinique complet et un ECG permettent de distinguer les malaises bénins des épisodes potentiellement graves d’origine cardiologique.
Généralités
Définitions
Le terme « malaise » n’est pas un terme médical. Dans le langage courant, il regroupe aussi bien :
– les pertes de connaissance brutales, brèves et spontanément réversibles, avec perte de tonus postural qui répondent à la définition des syncopes ;
– les impressions de perte de connaissance imminente qui correspond à la lipothymie ou pré- syncope, qui peuvent être suivies d’une perte de connaissance vraie ;
– mais aussi l’ensemble des sensations pénibles et assez vagues de troubles des fonctions physiologiques éventuellement associées à une altération de la conscience. Ces symptômes non spécifiques peuvent correspondre à de multiples situations cliniques (invagination intestinale aiguë, fièvre mal tolérée, etc.). Dans ce dernier cas, ce sont les signes cliniques associés qui orienteront la suite de la prise en charge qui ne sera pas développée ici. La notion de prodromes est essentielle. Elle se définit par des sensations précédent la syncope ou la lipothymie. Il peut s’agir de troubles de la vision (diplopie, « étoiles devant les yeux », voile noir), céphalées, nausées, bouffées de chaleur, jambes en coton. Leur description est plutôt en faveur d’une cause bénigne de syncope.
Épidémiologie et étiologies des syncopes
En étude de population, les syncopes touchent un enfant sur 1 000 avec 2 périodes à risque : avant 2 ans et après 7 ans(1). D’autres auteurs estiment que 15 % des enfants ont fait au moins une syncope avant l’âge adulte(2). La très grande majorité des syncopes sont d’origine vasovagale. En effet, sur l’ensemble des syncopes motivant une consultation aux urgences pédiatriques, 70 à 80 % ont une étiologie vaso-vagale réflexe alors que seulement 2 à 5 % ont une cause cardiaque selon les publications(3,4). Les autres causes sont neurologiques, psychologiques, toxiques et les spasmes du sanglot. Enfin, il existe des causes rares telles qu’une erreur innée du métabolisme, une hypoxie ou encore une anémie aiguë. Les causes cardiologiques sont donc rares, mais il faut savoir les évoquer car elles sont potentiellement létales. Une étude chez l’adulte rapporte un risque de mortalité doublé en cas d’antécédent de syncope cardiologique(5).
Physiopathologie et cause de syncope cardiaque de l’enfant
D’un point de vue physiopathologique, la syncope et présyncope sont secondaires à une chute brusque du débit sanguin cérébral. Cette hypoperfusion peut résulter d’un arrêt circulatoire transitoire ou d’une hypotension artérielle profonde et brutale associée à une bradycardie (mécanisme vasovagal réflexe). Cette baisse du débit sanguin cérébral peut entraîner une anoxie cérébrale transitoire, se manifestant par des myoclonies, qui contrairement aux manifestations d’origine neurologique, durent moins de 15 secondes et sont précédées par la perte de connaissance. Les principales étiologies cardiologiques des syncopes de l’enfant sont rythmologiques ou malformatives. Les causes rythmologiques sont dominées par les troubles du rythme héréditaires, tel que le syndrome du QT long et les tachycardies ventriculaires catécholergiques. Le syndrome de Wolff-ParkinsonWhite peut aussi être à l’origine de présyncope avec palpitations lors des accès de tachycardie paroxystique mais aussi de syncope vraie, voire de mort subite en cas de fibrillation atriale transmise rapidement aux ventricules par la voie accessoire. Les malformations coronaires congénitales (anomalie de naissance) et acquises (maladie de Kawasaki) peuvent se révéler par une syncope à l’effort, de même que les obstacles à l’éjection du cœur gauche (sténose aortique, cardiomyopathie hypertrophique obstructive).
Entre les causes cardiologiques potentiellement létales et les syncopes d’origine vasovagale, la présentation clinique peut être semblable. Il y a en effet des syncopes très impressionnantes avec chute traumatique d’origine vasovagale chez des enfants qui ne savent pas reconnaître ou ont très peu de prodromes et à l’inverse des troubles du rythme graves de résolution spontanée qui se manifesteront par une lipothymie sans perte de connaissance complète. Ce sont les données de l’interrogatoire, de l’examen clinique et des examens complémentaires qui orienteront alors le diagnostic.
Quand évoquer une cause cardiologique ?
Interrogatoire
L’interrogatoire est central lors d’une consultation pour syncope. Il concerne le patient selon son âge, ses parents et l’entourage témoin de la syncope. On renseignera les antécédents personnels et familiaux, les circonstances de survenue de la syncope, les facteurs déclenchants et la présence d’éventuels prodromes.
Examen clinique
L’examen clinique doit être complet, notamment dans la prise de tension artérielle, mais se concentrera sur la recherche d’anomalies de bruits du cœur : souffle, arythmie, signe de congestion cardiaque ou d’anomalie des pouls périphériques.
L’électrocardiogramme
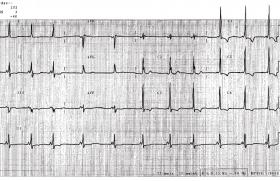
L’analyse de l’ECG doit être séquentielle. Elle permet de savoir si le rythme cardiaque est sinusal ou s’il existe des anomalies de la conduction auriculo-ventriculaire. Les QRS sont-ils fins ou élargis par une pré-excitation ventriculaire (figure 1) ?
Figure 1. Syndrome du QT long.
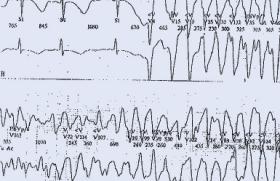
Existe-t-il des anomalies de la repolarisation en faveur d’un syndrome du QT long (figure 2), une extrasystolie ventriculaire ?
Figure 2. Syndrome de Wolff-Parkinson-White.
Ce screening initial recommandé par la Société européenne de cardiologie(6) dans la prise en charge des syncopes permet généralement de faire la part entre une syncope d’origine cardiologique potentiellement grave et une syncope d’autre origine, avec une sensibilité de 96 % et surtout une valeur prédictive négative de 99 %(7). Les éléments d’orientation sont résumés dans le tableau. Il arrive que l’interrogatoire révèle des facteurs de risque de syncope cardiologique alors que l’examen clinique et l’ECG ne sont pas contributifs. L’exemple le plus fréquent est la survenue à l’effort de la syncope (à distinguer de la syncope survenue en cours de sport mais en phase de récupération). Les causes cardiologiques peuvent en être un trouble du rythme ventriculaire catécholergique ou une anomalie de naissance des coronaires pour lesquels l’examen clinique et l’ECG de repos sont strictement normaux. C’est dans ces cas que le bilan cardiologique doit être complété par une échographie cardiaque, un Holter, une épreuve d’effort, voire des investigations plus approfondies (test pharmacologique, Holter implantable, screening génétique) notamment en cas d’antécédent de mort subite dans la famille.
Conclusion
En pratique, on retiendra que la très grande majorité des malaises de l’enfant sont bénins. Il est important de rassurer les parents après avoir écarté une cause cardio logique. La description de prodrome est un élément rassurant alors que la survenue à l’effort doit déclencher un bilan cardiologique plus poussé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :