Publié le 08 avr 2008Lecture 12 min
Le psoriasis de l’enfant : une prise en charge difficile
R. VIRABEN, Service dermatologie et médecine sociale, Hôpital La Grave, Toulouse
Difficile à reconnaître, difficile parfois à traiter, le psoriasis présente chez l’enfant des caractéristiques propres et des enjeux spécifiques. C’est une dermatose fréquente de l’enfant avec une estimation de l’ordre de 4 %. La présentation clinique du psoriasis de l’enfant est différente de celle de l’adulte.
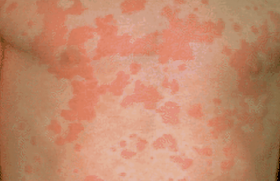
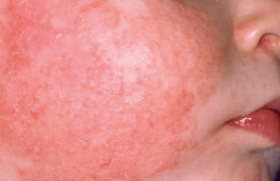
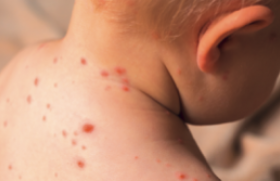
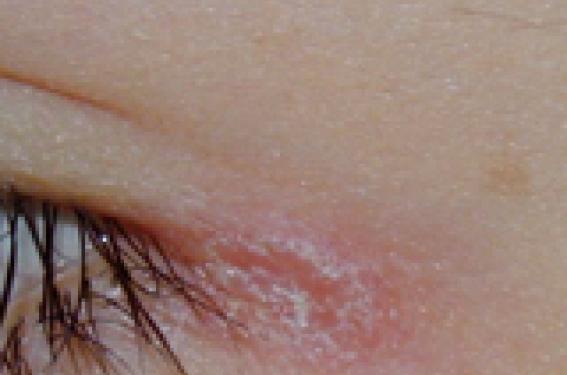
Tableaux cliniques Chez l’enfant plus encore que chez l’adulte, les poussées de psoriasis sont déclenchées par les traumatismes ; les lésions sont ainsi linéaires suivant une strie de grattage ou adoptent les contours d’un agent vulnérant externe. Selon l’âge on peut distinguer : – le psoriasis du nouveau-né et de l’enfant avec ses manifestations originales au niveau de la région des couches (Napkin dermatitis) et au niveau de la face ; – le psoriasis de l’adolescent reproduisant sensiblement les lésions de l’adulte, mais avec une fréquence particulière des formes aiguës éruptives de psoriasis guttata. Les lésions des fesses et des régions génitales résultent classiquement d’un phénomène de Koebner posant le problème de lésions purement irritatives (dermite en W de Larregue). Les localisations au visage sont à distinguer d’une atopie. Dans tous ces cas, le caractère squameux et nettement délimité des lésions permet d’établir le diagnostic. L’association d’un psoriasis et d’une atopie reste une éventualité qui n’est pas rare, évaluée à 5 % des cas ; la dermatite atopique peut déclencher une poussée de psoriasis par phénomène de Koebner. Le psoriasis en gouttes affecte le tronc et la racine des membres. Il succède dans une majorité de cas à une infection ORL survenue dans les 3 semaines précédentes et passant parfois inaperçue. L’implication d’autres pathogènes comme le parvovirus B19 a récemment été évoqué. Les diagnostics de pityriasis rubra pilaire, de maladie de Mucha dans sa forme chronique, de pityriasis rosé de Gibert sont à discuter. La notion d’un terrain psoriasique familial et l’évolution permettent souvent d’aboutir au diagnostic. Il est à noter que l’examen histologique reste d’interprétation difficile dans les formes aiguës ou dans le cas de lésions macérées : l’existence d’une spongiose épidermique conduit au diagnostic de dermo-épidermite non spécifique. La maladie de Reiter peut être considérée comme une forme particulière de psoriasis post-infectieux. Les lésions cutanées sont en effet tout à fait superposables sur le plan histologique à celles du psoriasis. Le nom de Reiter, nazi notoire, impliqué comme promoteur « d’expériences médicales » dans les camps de concentration, mérite à tous points de vue d’être oublié. Les formes à localisation unique sont fréquentes ; elles passent souvent inaperçues dans des localisations atypiques : blépharite, omphalite, vestibulite narinaire, vulvite ou sont mal interprétées avec des diagnostics erronés d’impetigo, de dermatophytie ou de dermatite atopique. Il en résulte certainement une sous-estimation de la fréquence du psoriasis chez l’enfant. • La fausse teigne amantiacée d’Alibert est la forme la plus connue de ces psoriasis à lésion unique. L’affection est caractérisée par la présence de larges squames grasses engainant les cheveux. Elle peut évoluer vers une alopécie cicatricielle. Sa place nosologique est d’ailleurs discutée, car l’affection n’évolue vers un psoriasis typique que dans moins de 10 % des cas. L’existence d’un terrain atopique ou d’une surinfection bactérienne doivent davantage être considérés comme des facteurs associés que comme une étiologie. • La langue géographique peut être également une expression muqueuse isolée du psoriasis chez l’enfant qui passe fréquemment inaperçue. • Une localisation unguéale surtout à type de ponctuations irrégulières de la lame est retrouvée chez près de la moitié des enfants psoriasiques. Une atteinte isolée pose le problème d’un eczèma atopique. La pelade ou le lichen plan sont plutôt à l’origine d’ongles dépolis, grésés caractéristiques. Les psoriasis pustuleux se rencontre rarement chez l’enfant. Des formes généralisées, palmoplantaires ou circinées ont été rapportées. Ces dernières posent des problèmes de diagnostic avec une dermatophytie ou un impetigo. De gauche à droite : figure 1 à 3 Figure 1. Vulvite psoriasique isolée. Figure 2. Atteinte isolée de l’angle externe de l’œil. Figure 3. Lésion unique du bras avec phénomène de rosée sanglante après grattage. De gauche à droite : figure 4 et 5 Figure 4. Omphalite psoriasique. Figure 5. Psoriasis éruptif formé de lésions circinées. Les manifestations extracutanées Elles sont rares chez l’enfant, représentées par le rhumatisme psoriasique et l’uvéite. L’atteinte articulaire L’association d’une arthrite juvénile et d’un psoriasis cutané typique définit le rhumatisme psoriasique ; en pratique des antécédents familiaux de psoriasis, une lésion psoriasiforme ou une atteinte unguéale sont pris en compte pour établir ce diagnostic. Le terme de rhumatisme psoriasique de l’enfant semble recouvrir deux entités nosologiques distinctes : – chez la fillette vers l’âge de 2 ans, peut apparaître une atteinte distale à type de dactylite. Celle-ci peut s’étendre à quelques articulations, mais reste oligo-articulaire (moins de cinq articulations touchées). Sur le plan biologique, la présence d’anticorps antinucléaires est habituelle. Enfin, l’affection aurait une évolution prolongée malgré l’utilisation d’immunosuppresseurs systémiques (méthotrexate) ; – dans les deux sexes de façon plus tardive, après 5 ans, le rhumatisme psoriasique est plutôt une arthrite axiale avec enthésopathie. Dans cette population, l’antigène HLA B 27 est retrouvé avec une fréquence élevée. Dans l’ensemble, le rhumatisme psoriasique de l’enfant est de bon pronostic. Critères du rhumatisme psoriasique (Vancouver 1989, Durban 1997) 2 critères majeurs ou arthrite et 3 critères mineurs Critères majeurs : • arthrite ; • psoriasis. Critères mineurs : • dactylite ; • ponctuations unguéales ; • lésion psoriasiforme ; • antécédents familiaux de psoriasis (parents du 1er ou du 2e degré). Les manifestations oculaires Elles ont exceptionnelles chez l’enfant. L’uvéite est toujours associée à un rhumatisme, avec en général présence d’un antigène HLA B 27. Traitement Le traitement du psoriasis de l’enfant doit être mesuré en tenant compte de la fréquence des régressions spontanées et de l’important retentissement sur la qualité de vie. Des périodes de rémissions parfois prolongées surviennent chez 38 % des patients. À l’inverse, la famille doit être informée de la chronicité de l’affection. Le retentissement du psoriasis sur la qualité de vie de l’enfant est en général important, supérieur à l’énurésie, l’épilepsie et le diabète. L’importance des phénomènes de Koebner dans le psoriasis de l’enfant justifie de faire une large place à la prévention (encadré). L’importance des phénomènes de Koebner dans le psoriasis de l’enfant justifie de faire une large place à la prévention. La nécessité de préserver l’enfant d’effets délétères iatrogènes qui compromettraient son avenir incite à ne pas recourir à des traitements systémiques prolongés et à privilégier les traitements topiques ou les traitements systémiques courts destinés à contrôler une poussée. Prévention des poussées de psoriasis chez l’enfant (modifié d’après Hurwitz. Clinical Pediatric Dermatology 3e Edit. Elsevier). Plis : • contrôler le poids pour diminuer les frottements ; • éviter les déodorants. Visage : éviter les coups de soleil. Génital Périanal : protéger du contact avec les urines et les selles. Mains Pieds : • ongles coupés courts ; • supprimer les vernis ; • éviter le traumatisme des cuticules : les chaussures étroites, considérer les microtraumatismes dans des situations de jeux. Cuir chevelu : éviter d’arracher les croûtes manuellement ou lors du coiffage. En général, utiliser des savons doux , éviter le grattage, l’épluchage des lésions et les vêtements serrés. Les traitements locaux Les enfants supportent difficilement la contrainte de traitements topiques étendus pluriquotidiens ; chaque fois que possible un traitement hebdomadaire le week-end doit être proposé. Les corticostéroïdes et le calcipotriène sont ainsi utilisés sur des lésions circonscrites parfois en association. La corticothérapie locale doit être utilisée avec modération sur les fesses, les cuisses et les lombes, car susceptible d’induire des atrophies et surtout des vergetures en période péripubertaire. Les kératolytiques assurent une détersion préalable au traitement topique anti-inflammatoire. Enfin, les émollients sont indiqués comme traitement d’entretien ou de relais. La combinaison de différents topiques permet une épargne des corticostéroïdes et une potentialisation des effets. Le tacrolimus topique a été utilisé avec succès au niveau du visage et des plis dans une étude ouverte portant sur une petite série de psoriasis de l’enfant. Nous avons observé son efficacité dans des pustuloses amicrobiennes palmoplantaires. Cette prescription est hors AMM. Pour contrôler les poussées, on privilégiera les traitements topiques ou les traitements systémiques courts. Prise en charge du psoriasis de l’enfant Lésion isolée de petite taille : traitement « dermoprotecteur » (Dermocuivre®, Oxyplastine®, Bepanthen®, Avibon® ou keratolytique émollient). Psoriasis éruptif en gouttes : héliothérapie ; traitement des foyers infectieux ; amygdalectomie. Forme en plaques classique : corticothérapie locale et/ou dérivé vitamine D, cure intensive de 3 jours le week-end. Formes rares pustuleuse, arthropathique : approche multidisciplinaire (ORL, ophtalmologiste, pédopsychiatre, rhumatologue…) Seuls les corticoïdes et le calcipotriol topiques ont fait l’objet d’études contrôlées démontrant leur efficacité dans le psoriasis de l’enfant. La photothérapie L’héliotherapie naturelle peut être conseillée à condition d’éviter une surexposition pouvant induire une poussée par phénomène de Koebner. La photothérapie UVB à spectre étroit et la PUVAthérapie sont en principe déconseillées chez l’enfant. L’utilisation de vêtements imprégnés de méladinine a été utilisée à la place de la balnéopuvathérapie. Il s’agit d’un traitement d’exception proposé dans des psoriasis sévères chez des enfants à phototype élevé. Les traitements anti-infectieux Il s’agit d’une approche originale propre au psoriasis éruptif en gouttes de l’enfant. Dans ces cas, une origine infectieuse est souvent évoquée. Trois attitudes peuvent être envisagées : • soit recherche d’un foyer infectieux pharyngé ou anal et traitement en fonction des résultats ; • soit traitement antibiotique antistreptococcique systématique ; • soit amygdalectomie systématique. Il n’existe pas pour l’instant d’attitude consensuelle arrétée. L’amygdalectomie systématique semble plus efficace que l’antibiothérapie. Ce résultat semble confirmé par les études contrôlées en cours. La prise en charge psychologique Elle débute avec la relation qui s’établit entre le praticien, l’enfant et sa famille. L’explication de la maladie et du projet thérapeutique est la première étape. La nécessité d’un soutien psychologique spécifique peut apparaître au cours du suivi en fonction de la gravité de l’affection, de son retentissement sur le patient, de la réponse au traitement et, surtout, des événements déclenchants qui auront pu être mis en évidence au cours des entretiens successifs. Autres traitements Les autres traitements sont anecdotiques, proposés exceptionnellement dans des formes graves. Ils nécessitent une surveillance des effets secondaires à court terme et une utilisation aussi courte que possible. Les rétinoïdes L’acitétrine serait efficace dans les psoriasis pustuleux et érythrodermique à la dose de 0,5 à 1 mg/kg/j. Une surveillance clinique et radiologique de la croissance osseuse est indispensable. Les traitements immunosuppresseurs Le méthotrexate a été proposé dans le rhumatisme psoriasique ; des cas d’utilisation dans des psoriasis graves du nouveau-né sont rapportés dans la littérature. La ciclosporine a été utilisée avec succès dans des formes pustuleuses généralisées ou arthropathiques résistantes aux autres thérapeutiques. Les traitements n’ont jamais excédé un an. L’utilisation de vaccin vivant est contre-indiqué pendant la durée de ces traitements immunosuppresseurs. Les biothérapies Efficaces dans le psoriasis de l’adulte, elles n’ont été que peu utilisées chez l’enfant. L’étanercept a été surtout évalué sur de petites séries de patients trop hétérogènes pour permettre un claire évaluation de l’efficacité, mais avec une tolérance satisfaisante. En pratique, on retiendra Le psoriasis de l’enfant est original par deux présentations cliniques : une forme paucisymptomatique avec une ou quelques plaques de localisation souvent atypique au visage ou en région périorificielle. Le traitement à minima repose sur les émollients et la photothérapie naturelle ; une forme éruptive en gouttes du tronc et la racine des membres faisant suite à un épisode infectieux. Le traitement sera a priori anti-infectieux, avec une antibiothérapie ciblée ou une amygdalectomie systématique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :