Rhumatologie - Os - Orthopédie - Traumatologie
Publié le 02 jan 2012Lecture 14 min
Conduite à tenir devant une boiterie de l’enfant
P. MARY, Service d’orthopédie et de chirurgie réparatrice de l’enfant, hôpital d’enfants Armand Trousseau, Paris
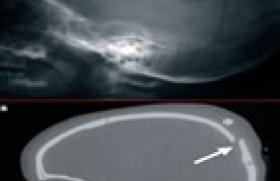
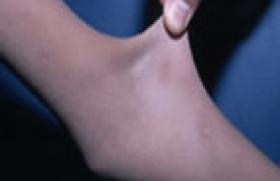
Les causes d'une boiterie de l'enfant sont multiples,mais un examen clinique minutieux et des radiographies standards suffisent le plus souvent à obtenir une solide orientation diagnostique. Pierre Mary nous propose ici un tour d'horizon des tableaux rencontrés chez ces jeunes patients, de leurs étiologies et leur prise en charge.
La boiterie est définie par une asymétrie du pas. Les causes en sontmultiples, mais l’observation de lamarche suffit pour orienter vers certaines étiologies. Grossièrement, il existe deux types de boiterie : – la boiterie d’esquive : l’enfant cherche à s’appuyer lemoins possible sur le membre douloureux, en diminuant au maximum la phase d’appui ; – la boiterie dite de Trendelenburg, correspondant le plus souvent à un problème de hanche et d’insuffisance vraie ou fonctionnelle du moyen fessier, qui fait que l’enfant bascule le tronc du côté atteint pour diminuer au maximum le bras de levier entre le poids du corps et la tête fémorale. Une fois la boiterie authentifiée, il faut savoir si on se trouve dans un contexte fébrile ou non, car cela est essentiel pour ce qui est de la recherche étiologique. L’examen clinique ne se limite pas aux membres inférieurs, il inclut le bassin et le rachis ; une spondylodiscite chez un jeune enfant fait que ce dernier va refuser de marcher ou boiter. Il sera néanmoins aussi douloureux ou au moins inconfortable en position assise. À l’autre extrémité, un corps étranger au niveau de la plante du pied est souvent la cause d’une boiterie d’esquive. Examen initial : comment s’y prendre ? Les causes de boiterie sont multiples et il faut avoir un minimum d’ordre pour ne rien oublier. Chez l’enfant, la première chose à faire est de s’assurer qu’il n’y a pas eu de traumatisme. Dans un deuxième temps, on évoque les causes infectieuses (arthrite, ostéomyélite) car ce sont de véritables urgences thérapeutiques dont le pronostic est directement en rapport avec le retard diagnostique. Les causes tumorales, bénignes ou malignes sont, dans la plupart des cas, facile à évoquer avec une simple radiographie standard, pour peu qu’on ait une idée assez précise de la zone douloureuse. Enfin, dans un dernier chapitre, un peu fourre-tout, on recherchera les causes dites inflammatoires : rhumatismales, rares chez l’enfant, les rhumes de hanche, etc. Dans la très grande majorité des cas, l’anamnèse, l’examen clinique et la présence ou non d’une fièvre donnent des éléments d’orientation essentiels. À notre avis, les deux examens à demander pour pouvoir affiner le diagnostic sont un bilan biologique simple à la recherche d’un syndrome inflammatoire et une radiographie standard. D’autres examens sont parfois utiles, mais en deuxième intention. Nous en verrons les indications. Les causes traumatiques Chez l’adolescent et le grand enfant, le diagnostic est assez simple, car le début de la symptomatologie est directement rapporté au traumatisme. Figure 1. Arrachement de lIépine iliaque antéro-inférieure par contraction brutale du droit antérieur. Ce peut être le cas par exemple des arrachements des points d’ossification secondaires lors d’une activité sportive : arrachement de l’épine iliaque antéro-inférieure lors d’une contraction violente du droit antérieur (saut de haie) (figure 1), arrachement de la tubérosité ischiatique (football), etc. La localisation douloureuse et la radiographie simple confirment le diagnostic. Le traitement est symptomatique, il se résume à une mise en décharge (cannes anglaises) de 3 semaines et un repos sportif de 6 semaines. Le diagnostic est beaucoup moins évident chez les petits, et il faut en évoquer systématiquement la possibilité. Le cas le plus typique est celui d’un petit enfant qui refuse de poser le pied au sol après la sieste. La douleur est évidente, mais difficile à localiser. Il s’agit d’une fracture en cheveu ou sous-périostée du tibia qui n’est pas déplacée car le fourreau périosté est continu (figure 2). Elle s’est produite par un mécanisme de torsion dans les barreaux du lit, car l’os de l’enfant est peu résistant aux contraintes en rotation. La radiographie de la jambe montre le trait de fracture qui n’est pas toujours facile à voir. Figure 2. Fracture sous-périostée chez un enfant de 3 ans. Dans tous les cas, une immobilisation plâtrée pour une quinzaine de jours suffira à soulager l’enfant et à faire cicatriser cette fracture. Rhume de hanche (synovite aiguë transitoire) ou infection ostéoarticulaire ? C’est le véritable problème de la boiterie chez l’enfant en urgence. Le tableau typiquement le plus difficile est celui d’un enfant de 6 ans environ, qui boite après un épisode infectieux ORL, et qui présente une température à 38 °C environ. La mobilisation de la hanche est douloureuse et diminuée dans ses amplitudes, surtout en rotation interne et en abduction (examen comparatif). Ces deux secteurs sont limités dès qu’il existe un épanchement intra-articulaire, quel qu’en soit le type, car ce sont les secteurs de mobilité qui mettent en tension la capsule. La radiographie est normale, ce qui permet d’éliminer d’autres étiologies sur lesquelles nous reviendrons, et le bilan biologique montre un syndrome inflammatoire peu marqué. L’échographie de hanche ne fait que confirmer la présence d’un épanchement et ne permet pas de savoir de quel type de liquide il s’agit : liquide articulaire du rhume de hanche ou épanchement purulent de l’arthrite. L’abondance de l’épanchement n’est pas un signe d’orientation étiologique. La littérature est riche en articles qui tentent de dégager des guides d’aide au diagnostic dans cette situation. Toutefois, ceux-ci restent très décevants sur le plan pratique. Dans les cas douteux, il est raisonnable de revoir l’enfant dans les 48 heures, en précisant bien aux parents que l’apparition d’une fièvre plus importante ou l’exacerbation de la douleur impose une consultation en urgence (figure 3). Figure 3. Attitude pratique devant une boiterie de l’enfant (d’après Do TT). Si le doute avec une arthrite septique est réel, il vaut mieux alors faire ponctionner la hanche en urgence, sous anesthésie générale, au bloc opératoire, ce qui permet, dès la vue du liquide de ponction, d’avoir une orientation diagnostique plus sûre. Si le liquide est purulent, une arthrotomie avec drainage, associée à une bi-antibiothérapie intraveineuse permet de guérir l’enfant. Figure 4. Destruction de l’épiphyse fémorale après une arthrite septique diagnostiquée tardivement. Le relais par une antibiothérapie par voie orale est fait avant la sortie de l’hôpital pour une durée d’au moins 4 à 6 semaines. Rappelons que les risques de laisser évoluer une arthrite septique sont généraux (septicémie, choc septique) mais également locaux (destruction du cartilage articulaire, troubles de croissance) (figure 4). Le traitement de la synovite aiguë transitoire repose uniquement sur le repos et les antalgiques. La boiterie doit disparaître dans les 5 jours. Rhume de hanche ou ostéochondrite débutante ? Ce problème se pose devant une douleur de hanche chez un jeune enfant en l’absence de fièvre. Figure 5. Premier signe radiologique d’une ostéochondrite de hanche : l’image en coup d’ongle. L’ostéochondrite primitive ou maladie de Legg-Perthes-Calvé correspond à une thrombose d’une des branches de l’artère circonflexe postérieure, qui irrigue la quasi-totalité de l’épiphyse fémorale supérieure, sans qu’il y ait d’anastomoses. La zone en aval est donc ischémiée, ce qui explique la douleur, la diminution de la mobilité et la possibilité d’un épanchement intraarticulaire. À cette phase très précoce, la radiographie simple est strictement normale, comme dans le rhume de hanche. Dans les deux hypothèses, la mise au repos de la hanche s’impose. Si l’évolution est défavorable, il sera toujours temps de confirmer le diagnostic par une nouvelle radiographie si le délai est suffisant (4 à 6 semaines), soit plus tôt, par une scintigraphie ou une IRM. Mais le diagnostic très précoce n’a guère d’intérêt dans la mesure où dans la phase débutante, infraradiologique, il n’y a pas d’indication à traiter de manière plus agressive une ostéochondrite. Par la suite, la radiographie simple suffit à en suivre l’évolution (figure 5). Plusieurs périodes vont se succéder sur 2 années environ : phase de condensation, puis de détersion et enfin de reconstruction. Le but du traitement est de faire que l’épiphyse fémorale supérieure se reconstruise dans un moule cotyloïdien correct, en imposant le moins de contrainte possible à l’enfant et son entourage. Les moyens que nous avons à notre disposition comprennent la traction (prolongée ou lors des phases d’enraidissement), les orthèses de décharge ou de recentrage, et les ostéotomies soit fémorale, soit du bassin (figure 6). Les indications de chaque méthode sont affaire de spécialiste et largement discutées. Figure 6. Ostéochondrite de hanche droite . A - L’arthrographie montre la déformation de la tête et la fissure de l’épiphyse au niveau de la zone d’appui externe du cotyle, à la jonction os nécrosé, os sain. B - Cliché postopératoire après ostéotomie de bassin de réorientation. C - Aspect radiologique à 3 ans postopératoire. Boiterie chez l’adolescent obèse : rechercher une épiphysiolyse L’existence d’une boiterie chez un enfant obèse doit évoquer immédiatement la possibilité d’une épiphysiolyse. Il s’agit d’une maladie du cartilage de croissance de l’extrémité supérieure du fémur qui est soumise à des contraintes d’autant plus importante que le poids est élevé. Comme pour toutes les pathologies de la hanche, les douleurs sont parfois projetées au niveau du genou. L’examen clinique confirme la boiterie et la démarche en rotation externe du côté douloureux. La mobilité de hanche est diminuée en rotation interne et la flexion de la hanche se fait progressivement en rotation externe. Tous ces signes cliniques dépendent directement du sens de la bascule de l’épiphyse par rapport au col. Elle se déplace progressivement en bas et en arrière, ce qui limite logiquement la rotation interne et l’abduction. La radiographie du bassin de face et de profil des deux hanches suffit à faire le diagnostic. Les signes radiologiques découlent du déplacement (figure 7). Figure 7. Radiographie de face et de profil d’une épiphysiolyse chronique de hanche gauche. En pointillé : la ligne de Klein. La bascule en arrière fait que la ligne qui suit le bord supérieur du col fémoral (ligne de Klein) coupe moins d’épiphyse que du côté sain. Figure 9. Ostéosarcome. Figure 8. Métastase au niveau du col fémoral droit révélatrice dIun neuroblastome. Le noyau épiphysaire paraît, de face, plus petit puisqu’il est passé en partie derrière le col. Le cartilage de croissance a un aspect élargi, feuilleté, du fait qu’on ne le voit plus strictement de face. Lorsque le déplacement est faible, ces signes sont parfois difficiles à voir. Sur le profil, la bascule en arrière devient évidente même pour des petits déplacements. Le traitement de l’épiphysiolyse est uniquement chirurgical et consiste à fixer la tête en place de manière à éviter que le déplacement ne s’aggrave. Les formes bilatérales sont fréquentes et souvent décalées dans le temps, ce qui explique que certaines équipes réalisent systématiquement un vissage bilatéral. À long terme, le risque d’arthrose dépend directement de l’importance du déplacement. Dans certaines indications, avec des déplacementsmajeurs, on peut proposer de repositionner l’épiphyse en place et de la refixer en bonne position, mais ce type d’intervention est beaucoup plus délicat et expose au risque de nécrose épiphysaire. Lorsque le diagnostic d’épiphysiolyse est évoqué, lamise en décharge doit être immédiate, même si cette boiterie existe depuis plusieurs mois, car le risque majeur est celui de l’épiphysiolyse aiguë qui se produit pratiquement toujours sur une épiphysiolyse chronique. Brutalement, le cartilage de croissance cède. La douleur est intense, comme pour une fracture. Le risque de nécrose de la tête fémorale est alors majeur, ce qui explique qu’il faille éviter à tout prix ce déplacement aigu. Même si l’épiphysiolyse concerne essentiellement l’adolescent obèse, elle doit être évoqué beaucoup plus largement car elle existe aussi de manière plus exceptionnelle chez l’adolescent non obèse. Depuis quelques années, nous voyons aussi des épiphysiolyses chez des enfants plus jeunes, mais toujours en surcharge pondérale majeure. Les pathologies essentielles La synovite aiguë transitoire de hanche est due à un épanchement intra-articulaire de hanche, non septique, dans un contexte de fébricule, s’installant rapidement. La radiographie est normale, une échographie n’est pas indispensable ; elle confirme l’épanchement. Dans la plupart des cas, la symptomatologie s’amende en quelques jours en associant repos et AINS. L’ostéochondrite primitive de hanche ou maladie de Legg- Perthes-Calvé correspond à une nécrose ischémique de tout ou partie de l’épiphyse fémorale supérieure. Elle se manifeste par une boiterie sans fièvre. Le bilan biologique est normal. La radiographie au tout début l’est également. Dans les semaines qui suivent l’accident vasculaire, les signes radiologiques apparaissent : image en coup d’ongle (fracture souschondrale), nécrose épiphysaire dont l’étendue est un facteur pronostique essentiel. Le principe thérapeutique est de mettre en décharge les zones atteintes, en répartissant les contraintes au mieux et en augmentant les charges sur les zones saines (soit par des orthèses, soit par des interventions chirurgicales). L’épiphysiolyse progressive de hanche correspond à un glissement progressif de l’épiphyse fémorale supérieure en bas et en arrière. Il n’y a pas de nécrose. Elle survient chez des jeunes prépubères (plus de 10 ans). Les signes cliniques sont : – une boiterie ; – une attitude vicieuse du membre inférieur en rotation externe ; – une diminution de la rotation interne et de l’abduction. Le diagnostic est confirmé par des radiographies simples de hanche de face et de profil. Le traitement est chirurgical. Les autres causes de boiterie à évoquer à tous les âges Figure 10. Kyste osseux essentiel révélé par des douleurs de hanche. Certaines pathologies surviennent à tous les âges. Il faut donc les évoquer systématiquement. Les tumeurs malignes d’origine osseuse sont suspectées facilement grâce à une simple radiographie. Chez les petits, il s’agit en premier lieu de métastases osseuses d’un neuroblastome (figure 8), chez les plus grands, d’un ostéosarcome ou d’un sarcome d’Ewing (figure 9). Les localisations osseuses des hémopathies sont beaucoup plus difficiles à détecter. C’est la numération formule sanguine avec lecture des lames qui montre la prolifération tumorale ; la radiographie est souvent normale. Les tumeurs bénignes telles que l’ostéome ostéoïde (douleur nocturne, bien soulagée par l’aspirine), le kyste osseux essentiel (figure 10), le granulome éosinophile, sont plus fréquentes, souvent visibles à la simple radiographie. La scintigraphie, l’IRM sont demandées en seconde intention. Une pathologie inflammatoire (notamment arthrite chronique juvénile), bien que rare, est à rechercher. L’existence de signes inflammatoires locaux, de pics fébriles isolés survenant quotidiennement à la même heure sont évocateurs. Le bilan biologique, la présence d’anticorps spécifiques (anticorps anti-DNA, facteurs antinucléaires), d’une uvéite antérieure à l’examen à la lampe à fente confirme le diagnostic. Beaucoup plus rarement, la boiterie est l’occasion de découvrir une pathologie neuromusculaire (hémiplégie cérébrale infantile, myopathie, neuropathie, etc.). En pratique L’examen clinique est essentiel ; il doit s’étendre du rachis (y compris sacro-iliaque) aux orteils, et localise dans la majorité des cas la zone atteinte. Une hyperthermie, un épanchement intra-articulaire, un syndrome inflammatoire biologique orientent vers une arthrite septique, véritable urgence orthopédique. L’âge est un élément d’orientation majeur : – chez les moins de 2 ans : arthrite virale ou bactérienne, fracture sous périostée, etc. ; – entre 3 et 9 ans : synovite aiguë transitoire ou rhume de hanche, arthrite aiguë, ostéochondrite primitive de hanche, etc. ; – chez les plus grands (10-14 ans) : épiphysiolyse de hanche, infections, affections rhumatismales, etc. À tous les âges, la préoccupation en urgence est d’éliminer une pathologie infectieuse (arthrite ou ostéomyélite). La possibilité d’une atteinte tumorale bénigne ou maligne est à évoquer à tous les âges.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :