Publié le 01 sep 2011Lecture 10 min
Acné et photoprotection
F. LAMCHAHAB, J. BOUHALAB, B. HASSAM, Service de dermatologie-vénéréologie, CHU Ibn Sina, Rabat, Maroc
Le rôle aggravant des ultraviolets sur l’acné est admis, d’où l’intérêt de la photoprotection. Nous avons mené une étude afin d’évaluer le respect des mesures de photoprotection par nos patients acnéiques, de déterminer ses facteurs favorisants et de préciser son impact sur l’amélioration de l’acné.
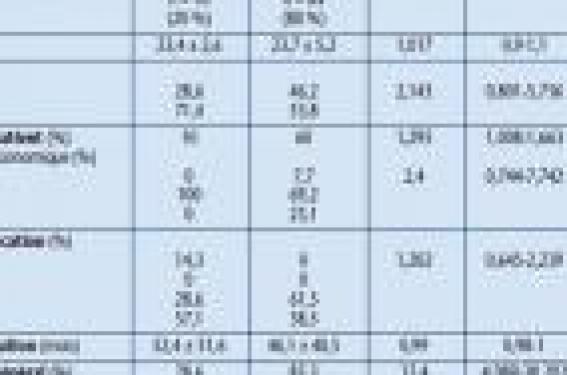
L’ acné est une dermatose inflammatoire androgéno- dépendante du follicule pileux. Elle est souvent chronique et débute à l’âge de la puberté. Les facteurs étiopathogéniques potentiellement impliqués sont génétiques et environnementaux : androgènes, hyperséborrhée et obstruction folliculaire, Propionibacterium acnes, tabac, stress, médicaments, cosmétiques et toxiques. Le rôle aggravant des ultraviolets (UV) est admis (1), d’où l’intérêt d’une photoprotection. Cette dernière correspond à l’ensemble des moyens naturels et/ou artificiels capables de s’opposer aux effets délétères du soleil. Elle repose sur l’éviction solaire, la protection vestimentaire et les applications de produits de protection solaire. Les mesures de photoprotection doivent être plus rigoureuses et intensives chez les sujets à risque atteints de photodermatoses ou traités par des immunosuppresseurs ou des rétinoïdes (2). Chez le patient acnéique, l’objectif est d’éviter les coups de soleil et de limiter la durée d’exposition aux rayons ultraviolets (UV) afin d’éviter les poussées d’acné et le risque de photosensibilisation induit par certains médicaments (3). Notre étude Nous avons mené une étude prospective monocentrique dans le service de dermatologie de l’hôpital Ibn Sina de Rabat sur une période de 6 mois, de septembre 2008 à février 2009. Étaient inclus les patients ayant consulté pour une acné et âgés de plus de 15 ans. Nous avons étudié leurs caractéristiques démographiques (âge, sexe, niveau socio-économique, niveau d’instruction, type d’acné, son siège, sa durée d’évolution et sa gravité) et évolutives, ainsi que leur adhésion aux différentes mesures de photoprotection. La population étudiée a été divisée en deux groupes de patients, l’un avec photoprotection (groupe 1), l’autre sans photoprotection (groupe 2). La comparaison des groupes 1 et 2 a permis de déterminer les facteurs favorisant la photoprotection. Une étude statistique analytique univariée a été réalisée afin de comparer les patients améliorés et ceux non améliorés et de préciser les facteurs protecteurs de l’acné (a). Résultats Nous avons colligé 80 patients (48 femmes et 32 hommes) durant la période d’étude. L’âge moyen était de 24 ± 4,5 ans (15 à 32) avec une prédominance féminine (sex-ratio = 0,66). Parmi les patients, 80 % avaient un niveau socio-économique moyen et 95 % étaient scolarisés (45 % de niveau supérieur). La durée moyenne d’évolution de l’acné était de 48 ± 44 mois. Les lésions d’acné étaient mixtes dans 65 % des cas (n = 52), rétentionnelles dans 20 % des cas (n = 16) et inflammatoires dans 15 % (n = 12). Les lésions siégeaient au niveau du visage chez tous les patients, au niveau du dos dans 35 % (n = 28), la partie antérieure du thorax et les bras respectivement dans 10 % (n = 8) et autres parties du corps dans 5 % des cas (n = 4). L’acné était grave dans 50 % des cas, modérée dans 35 % des cas et minime dans 15 % des cas. Un traitement local était préconisé chez 84 % des patients et par voie générale chez 60 %. Vingt-huit patients étaient sous cyclines, 16 sous rétinoïdes et 4 sous hormonothérapie. L’éviction de l’exposition solaire et l’utilisation de l’écran solaire étaient respectées par 80 % des patients (n = 64). L’écran solaire était utilisé de façon anarchique et régulièrement respectivement dans 20 % des cas (n = 16), en cas de poussée dans 18,8 % des cas, 1 à 2 fois par jour dans 15 % des cas (n = 12) et toutes les 2 heures dans 10 % des cas (n = 8). Vingt pour cent des patients (n = 16) n’utilisaient aucun moyen de photoprotection. Ils étaient 45 % (n = 36) à avoir des préférences concernant le type d’écran solaire, qui doit être teinté pour 35 % (n = 28), simple et non gras pour 5 %. Concernant les autres mesures de photoprotection, 55 % des patients portaient des lunettes de soleil (n = 44), 30 % utilisaient des chapeaux à bords larges (n = 24) et 10 % des moyens vestimentaires (n = 8), y compris le nikab (n = 4). La comparaison des deux groupes n’a pas montré de différence statistiquement significative concernant l’âge, le sexe, le niveau socio-économique, le niveau d’éducation, la durée d’évolution et le traitement local. Les facteurs favorisant la photoprotection étaient l’activité du patient (p = 0,043) et l’utilisation de traitement par voie générale (cyclines, rétinoïdes et hormonothérapie) (p < 0,001) (tableau 1). En comparant les caractéristiques clinico-épidémiologiques des patients améliorés et celles des patients non améliorés après une durée d’évolution de plus de 6 mois, nous pouvons conclure que la photoprotection était un facteur protecteur de l’acné (p = 0,012, odds ratio = 0,182, intervalle de confiance [0,048-0,687]) (tableau 2). Discussion Notre étude est originale, il s’agit à notre connaissance de la première enquête évaluant la qualité de la photoprotection chez les sujets acnéiques. Certes notre étude présente quelques limites, représentées par le faible échantillonnage et la durée d’étude limitée. Les facteurs favorisant la photoprotection et l’amélioration des lésions d’acné étaient étudiés uniquement en analyse univariée ; la régression logistique n’a pas été utilisée en raison du faible effectif de l’étude. Au total, 80 % de nos patients appliquaient les mesures de photoprotection avec une amélioration significative des lésions d’acné. La majorité utilisait l’écran solaire comme seul moyen de photoprotection, même si cette utilisation était à améliorer en quantité et fréquence d’application. Les différentes raisons exprimées par les patients n’utilisant aucun des moyens de photoprotection (n = 28) étaient le manque de moyens (NS : 33,3 %), le simple oubli (NS : 26 %), le manque d’information (NS : 25 %), la non-conviction de l’efficacité (NS : 25 %) ou pour des raisons esthétiques (NS : 24 %). Longtemps considérée comme facteur bénéfique chez l’acnéique, l’exposition solaire diminue l’inflammation transitoirement, améliorant ainsi les lésions d’acné jusqu’à 70 % des patients dans certaines séries, par l’effet antiinflammatoire des UV. Mais une aggravation secondaire survient le plus souvent par accroissement de la comédogenèse(4). La photoprotection permet de prévenir l’aggravation secondaire de l’acné due à l’exposition solaire. Ainsi, la rechute sévère en automne est classique, après une brève amélioration estivale, du fait de la disparition de l’effet desséchant du soleil sur les lésions inflammatoires. Cette « photoaggravation » secondaire pourrait s’expliquer par l’épaississement du stratum corneum sous l’effet des UV, favorisant l’obstruction des infundibulums pilosébacés et l’oxydation des squalènes, qui sont les lipides majoritaires du sébum, augmentant ainsi la comédogenèse (5,6). La majorité des patients inclus dans notre étude était des adolescents ou des adultes jeunes. Les efforts d’éducation et de prévention doivent concerner cette tranche d’âge car les risques des expositions solaires sont fortement méconnus dans cette population ; les connaissances sur les dangers du soleil et les modalités de la photoprotection sont de plus très mal intégrées (7,8). Dans notre étude, la photoprotection était un facteur protecteur de l’acné. La photoprotection occupe une place importante dans l’arsenal thérapeutique de l’acné en prévenant non seulement le rôle aggravant du soleil, mais également le risque de photosensibilisation lié aux antiacnéiques et aussi le risque de pigmentation des cicatrices chez les sujets à peau mate ou pigmentée (8). Soulignons l’intérêt de privilégier une administration vespérale des traitements locaux ou généraux photosensibilisants, pour diminuer le risque de réaction photodéclenchée(10). La majorité de nos patients adhérents à ces mesures était sous traitement par voie générale. Cela s’explique par le renforcement des moyens de sensibilisation et d’éducation sur les risques de photosensibilsation par les médecins traitants. La photoprotection diminue le risque de photosensibilisation des antiacnéiques et le risque de pigmentation des cicatrices. La photoprotection externe est indiquée en période estivale chez tout patient atteint d’acné. Elle est également indiquée en cas d’exposition occasionnelle chez un patient sous antiacnéique(3). Quelle photoprotection ? La photoprotection doit se baser principalement sur l’utilisation d’un écran solaire médical adéquat et possédant un indice élevé choisi en fonction du type de peau et un spectre (UVA, UVB, visible) large surtout en cas de cicatrices (11). Les émulsions huile dans eau et hydrogels sont faciles à appliquer et sont les plus adaptés à la peau acnéique. Il faut toutefois avoir à l’esprit l’action comédogène de certains produits solaires (8). Il est recommandé d’éviter le soleil entre 11 et 16 h. Dans un pays ensoleillé comme le Maroc, 80 % des patients évitaient l’exposition solaire, ce qui constitue un défi pour les patients travaillant ou ayant des activités sportives à l’extérieur (jardiniers, maçons, sport de mer, etc.). Une photoprotection nutritionnelle efficace, à base d’aliments riches en caroténoïdes, vitamine C, oméga-3 ou flavonoïdes, permettrait d’optimiser la photoprotection topique et de réduire les dommages induits par l’exposition solaire (12-14). Les antiacnéiques et le risque de photosensibilisation Concernant les traitements topiques, la trétinoïne et l’isotrétinoïne peuvent rarement entraîner une réaction phototoxique. De plus, la trétinoïne topique est dégradée par les UV réduisant ainsi son efficacité. Paradoxalement, il a été observé, chez les individus ayant de l’acné et une peau abîmée par le soleil, que l’application de trétinoïne, non seulement améliore l’acné, mais réduit également les dégâts induits par les rayons du soleil, et ce tout autant sur le plan clinique que sur le plan histologique (15). L’adapalène pourrait être moins photosensibilisante. Le peroxyde de benzoyle peut être responsable d’une phototoxicité (16-20). En période estivale, les macrolides sont souvent préférés aux cyclines. Parmi les thérapeutiques systémiques, l’isotrétinoïne est le traitement de référence des acnés sévères. La photoprotection externe est indispensable en raison du risque majeur de phototoxicité (15). Le risque majeur de phototoxicité de l’isotrétinoïne impose la nécessité d’une photoprotection externe. Conclusion L’acné est une dermatose chronique très fréquente, évoluant par poussées. Il existe des formes sévères et son retentissement psychosocial est généralement important, responsable d’une altération de la qualité de vie. Une prise en charge thérapeutique précoce et adaptée, incluant les mesures de photoprotection, est indispensable. Le rôle du médecin reste primordial, il consiste en une sensibilisation et une éducation des malades(21). D’où l’intérêt des journées de sensibilisation sur les méfaits du soleil, comme celles organisées annuellement par notre service (22). Notes a. Les données ont été saisies et analysées à l’aide du logiciel SPSS pour Windows version 13.0. Les variables quantitatives étaient exprimées en moyenne et en écart type. La comparaison des moyennes a été réalisée à l’aide du test de Student. Les variables qualitatives ont été exprimées en %. La comparaison fut réalisée par le test Chi 2. Un p < 0,05 a été considéré comme statistiquement significatif.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :