Publié le 28 sep 2023Lecture 7 min
Morsures de serpent chez l’enfant en Afrique subsaharienne
Jean-Philippe CHIPPAUX, Université de Paris, MERIT, IRD, Paris ; CRT, Institut Pasteur, Paris
Chaque année en Afrique subsaharienne, 100 000 enfants sont victimes de morsures de serpent. Chez eux, les envenimations peuvent se révéler très graves en raison du faible volume corporel, de fréquentes morsures à la main et du nombre élevé d’années perdues à cause d’un décès précoce ou d’un handicap. L’accessibilité des traitements reste une préoccupation majeure.
Poids économique des envenimations ophidiennes
Les envenimations par morsure de serpent constituent dans les pays tropicaux un problème sérieux de santé publique à la fois par leur fréquence et leur gravité. Elles atteignent majoritairement les actifs masculins au cours des activités agricoles et pastorales. Les centres de santé d’Afrique subsaharienne reçoivent annuellement plus de 300 000 patients. On estime qu’il y a près de 30 000 décès et davantage d’invalidités définitives. Le coût socio-économique est considérable (125 années perdues pour 100 000 habitants par an à cause de décès précoces ou d’incapacités). Malgré son prix élevé, l’anti-venin contribue à réduire significativement cette perte économique, ce qui doit le faire considérer comme une priorité.
Du fait de sa vulnérabilité et d’un plus grand nombre d’années perdues à cause d’un handicap ou d’un décès précoce, l’enfant est au centre des programmes de prévention des envenimations par morsure de serpent.
Envenimation : un problème de santé publique négligé
À partir des statistiques sanitaires disponibles, 100 000 enfants sont traités annuellement pour une envenimation par un serpent en Afrique subsaharienne. L’incidence est sous-évaluée, de même que la mortalité (2 500 enfants décéderaient selon les estimations officielles) en raison d’une forte sous-déclaration. En outre, chaque année les envenimations par morsure de serpent provoquent des séquelles fonctionnelles définitives chez plus de 3 000 enfants. L’incidence spécifique en fonction de l’âge est inférieure chez les moins de 15 ans, particulièrement dans la tranche d’âge 0-4 ans (figure 1). En revanche, on retrouve le même sex ratio quel que soit l’âge (M/F compris entre 1,2 et 3). La mortalité ne semble pas varier en fonction de l’âge (figure 2), mais la létalité est significativement plus élevée chez les enfants de moins de 5 ans (figure 3).
Figure 1. Incidence spécifique des morsures de serpent en fonction de l’âge au Burkina Faso (d’après Gampini et al. J. Venom. Anim. Toxins Incl. Trop. Dis. 2016 ; 22 : 10).
Figure 2. Mortalité spécifique par morsure de serpent en fonction de l’âge au Burkina Faso (source : ministère de la Santé publique).
Figure 3. Létalité hospitalière par morsure de serpent en fonction de l’âge au Burkina Faso (source : ministère de la Santé publique).
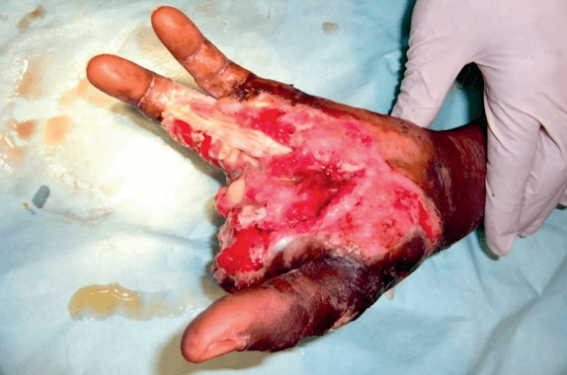
Avant 6 ans, les enfants ne participent pas aux travaux agricoles. Ensuite, ceux qui ne sont pas scolarisés – dont le nombre tend à décroître – accompagnent leurs parents dans les champs où ils sont exposés au risque de morsure. De nombreuses morsures surviennent lors de la recherche de petits animaux, notamment lézards et rongeurs, destinés à compléter leur alimentation. Cette pratique, qui consiste à fouiller à main nue dans les terriers ou sous les roches est fréquente chez les adolescents et explique l’incidence élevée de morsures à la main (figure 4) souvent dévastatrices (figure 5).
Figure 4. Siège des morsures de serpent Kenya (d’après Ochola et al. Pan Afr Med J 2018 ; 29 : 217).
Figure 5. Morsure d’Echis ocellatus au nord de la République centrafricaine (Gras et al. J Venom Anim Toxins Incl Trop Dis 2012 ; 18 : 467-77).
Le retard de consultation est constant et peut se révéler très important, dépassant couramment plusieurs jours, voire plusieurs semaines ou mois. Les principales raisons en sont la dis persion des centres de santé – l’éloignement est à considérer en temps et non en distance –, le passage systématique chez le tradipraticien pour lever le maléfice à l’origine de la morsure et l’insuffisance de la prise en charge par les structures sanitaires démunies et mal formées.
Une symptomatologie identique à celle de l’adulte
Quatre syndromes majeurs sont décrits en Afrique subsaharienne, quel que soit l’âge.
L’inflammation est observée chez plus de 90 % des patients. Elle associe douleur, œdème extensif, fièvre et signes biologiques notamment une leucocytose à neutrophiles.
Les troubles de la coagulation, toujours associés au syndrome précédent, sont présents chez 70 % des patients en savane et 30 % en forêt. Ils résultent de l’action complexe des venins de Viperidae qui contiennent des enzymes activant la coagulation sanguine, ce qui entraîne des hémorragies par consommation des facteurs de la coagulation (enzymes thrombiniques, activateurs de la prothrombine). D’autres mécanismes peuvent être associés tels la destruction des endothéliums vasculaires par les métalloprotéinases, une fibrinolyse par activation de la plasmine ou digestion directe du caillot sanguin, une dégradation des plaquettes, parfois leur agrégation, ou d’autres processus pro- et anticoagulants favorisés par divers enzymes (L-amino-acide-oxydase, hyaluronidase, phospholipase A2 , protéases), sans parler des facteurs iatrogènes (incisions, traitements traditionnels) et de la surinfection. La cytolyse, compliquant 10 % des syndromes inflammatoires et hémorragiques, combine gangrène par insuffisance de vascularisation dans la partie distale du membre mordu – avec parfois surinfection par germes anaérobies – et digestion des tissus par les enzymes du venin. À cela s’ajoutent des causes iatrogènes (garrot) et infectieuses. Associés, les syndromes inflammatoire, hémorragique et cytolytique constituent le syndrome vipérin. Le syndrome neurotoxique (ou cobraïque) – nettement plus rare que les précédents (< 5 %) – dont sont responsables les cobras et les mambas – se caractérisent par l’absence de douleur et d’œdème locaux (sauf quelques exceptions), des troubles précoces sensori-moteurs du membre mordu, et l’apparition 30 minutes à 5 heures après la morsure d’une paralysie descendante des nerfs crâniens. Celle-ci est d’abord sensorielle (acouphènes, phosphènes, dysgueusie), puis motrice (ptose palpébrale bilatérale, rictus, dysphonie, dysphagie, dyspnée). La paralysie des muscles sque lettiques, due à la fixation des neurotoxines sur les récepteurs cholinergiques postsynaptiques – simulant une curarisation – entraîne l’asphyxie du patient et son décès. L’envenimation par mamba ajoute à ce tableau clinique des signes pathognomoniques. D’une part, un syndrome muscarinique précoce (hypersudation, sialorrhée, vomissement, diarrhée et myosis) apparaît environ 30 minutes après la morsure. D’autre part, l’atteinte musculaire s’exprime en deux temps : une première phase spastique marquée par des mouvements incoordonnés, suivie d’une paralysie flasque avec perte des capacités de communication, considérée comme un coma bien que la conscience ne soit pas altérée.
Une urgence plus médicale que chirurgicale
La prise en charge est identique dans son principe à celle des adultes.
Le traitement étiologique (immunothérapie avec un antivenin approprié) a pour objectif d’éliminer rapidement le venin de l’organisme. Les antivenins sont composés d’immunoglobulines équines hautement purifiées et fragmentées par digestion enzymatique pour améliorer leur biodisponibilité et réduire les effets indésirables. Le choix de l’antivenin répond à des critères précis (polyvalence – tolérance – stabilité – accessibilité), notamment sa capacité neutralisante contre le venin des espèces de la région.
Chez l’enfant, l’indication doit être très large pour limiter les complications, d’autant plus que les antivenins actuels sont remarquablement bien tolérés. La posologie est identique à celle de l’adulte : 2 ampoules en cas de syndrome inflammatoire, hémorragique et/ou nécrosant, 4 ampoules pour un syndrome neurotoxique. L’antivenin doit être administré par voie veineuse. En cas de persistance d’une hémorragie ou de troubles neurologiques (ptose, dyspnée), la même dose sera renouvelée toutes les 2 heures.
L’immunothérapie doit nécessairement être associée au traitement symptomatique qui vise à prévenir ou corriger les symptômes de l’envenimation.
Lors d’un syndrome neurotoxique, la ventilation assistée permet de maintenir les fonctions vitales le temps que les neurotoxines soient éliminées, ce qui peut prendre plusieurs jours.
La correction du syndrome hémorragique est difficile à réaliser dans un hôpital périphérique dépourvu d’équipement et de moyens diagnostiques et thérapeutiques. Les traitements substitutifs (transfusion, plasma frais congelé, plaquettes) doivent être administrés 30 minutes après l’antivenin pour éliminer le venin qui, sinon, les détruirait immédiatement.
Chez l’enfant, une vigilance particulière doit porter sur la prévention du syndrome des loges. L’œdème peut entraîner une compression des vaisseaux profonds. Cependant, il prédomine au niveau des tissus sous-cutanés alors que la compression des masses musculaires profondes est généralement inférieure à la pression diastolique et ne compromet pas la vascularisation distale. L’indication de l’aponévrotomie, surtout chez un patient hémorragique, doit donc être justifiée par la confirmation d’une pression intra-compartimentale élevée par échographie ou mesure de la pression intramusculaire profonde.
Cependant, les traitements restent le plus souvent inaccessibles, autant pour des raisons culturelles (préférence pour la médecine traditionnelle), logistiques (dispersion des hôpitaux, gestion insuffisante des stocks) que financières. L’antivenin coûte plusieurs mois de revenu d’une famille d’agriculteurs alors qu’il n’existe ni Sécurité sociale, ni assurance ou mutuelle.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :






