Publié le 29 sep 2020Lecture 6 min
Papillomatose respiratoire et vaccination : PRR et dysphonie de l’enfant
Nicolas LEBOULANGER, ORL et chirurgie cervico-faciale pédiatrique, hôpital Necker Enfants Malades, Université de Paris René-Descartes, Paris
La papillomatose respiratoire recurrente (PRR) est la prolifération de multiples tumeurs polypoïdes malpighiennes dans l’arbre respiratoire, secondaires a une infection par le Human Papilloma Virus (HPV) . Nicolas Leboulanger (hôpital Necker-enfants malades, Paris) précise la physiopathologie, les caractéristiques cliniques et la prise en charge de cette maladie.
PPR et HPV
Le HPV est un petit virus à ADN ubiquitaire : on le retrouve chez les mammifères, les reptiles, les oiseaux et les poissons. Il ne possède pas d’enveloppe mais une capside qui le rend tres résistant aux différentes agressions du milieu extérieur. Le HPV, dont il existe de nombreux génotypes différents, est responsable d’une grande variété de lésions muqueuses ou cutanées comme les verrues vulgaires, les condylomes, les papillomes malpighiens, le carci- nome épidermoïde du col de l’utérus, le carcinome épidermoïde de l’oropharynx et enfin donc la PRR.
Au cours de la vie, l’exposition à certains HPV est inévitable du fait de son caractère fréquent, résistant et très contagieux. Si la guérison aux infections est la règle, la persistance de génotypes oncogènes d’HPV est responsable d’un grand nombre de cancers dans le monde : plus de 600 000 cancers du col de l’utérus et au moins 25 % des cancers des voies aérodigestives supérieures (et jusqu’à 70 % pour les cancers de l’amygdale).
Les génotypes d’HPV responsables de la PPR sont en majorité les 6 et 11, dits de bas risque oncogénique. Plus de 95 % des patients sont infectés par ces deux types et des co-infections sont possibles. Chez les autres patients, les HPV 16 et 18 (encore plus rarement 31, 33, 35 et 39), dits à haut risque oncogénique, sont impliqués.
La PRR est une maladie rare. Il n’existe encore pas de données épidémiologiques spécifiques en France, mais la prévalence dans différentes études au Canada, aux États-Unis ou plus récemment en Australie se situe entre 1 et 4 cas pour 100 000 enfants(2).
Transmission
Si la grande majorité des infections à HPV étudiée se transmettent sexuellement, sa diffusion dans le cadre PRR n’est pas encore complètement élucidée. Il a ainsi longtemps été supposé que la transmission de la mère à l’enfant dans les formes juvéniles de PPR avait lieu lors de l’accouchement. Il a en effet été démontré que la présence de condylomes génitaux pendant l’accouchement augmentait notablement le risque d’infection à HPV chez l’enfant. Un passage transplacentaire semble également possible. À l’inverse, une étude a montré que certains nouveau-nés HPV+ étaient nés de mères HPV- (34) ou présentaient des HPV d’un type différent de celui de leur mère. On peut donc penser qu’il existe aussi une transmission orale très précoce du HPV via l’environnement du nouveau-né.
La comparaison entre la prévalence des contaminations à HPV et celle de la PRR, soulève deux questions importantes et pour l’instant sans réponse : pourquoi seulement une très faible proportion de la population exposée au HPV développe une PRR, et pourquoi seulement certains d’entre eux développent une forme plus sévère ?
Symptomatologie
Les symptômes de la PRR dépendent de la localisation des lésions au sein des voies respiratoires et de leur sévérité. Ils sont ainsi très hétérogènes, mais essentiellement laryngés : dysphonie chronique, stridor, dyspnée d’intensité variable pouvant aller jusqu’à une détresse respiratoire aiguë. Cette symptomatologie aspécifique fait de la PRR le diagnostic différentiel d’un asthme, d’une laryngite ou d’un reflux résistant au traitement médical initialement proposé. En moyenne, le diagnostic de PRR est souvent tardif, établi plus d’un an après l’apparition des premiers symptômes.
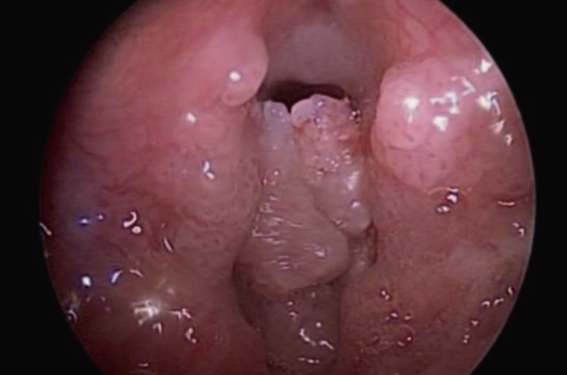
C’est la raison pour laquelle tout enfant présentant des signes respiratoires hauts et notamment une dysphonie chronique, même un nourrisson et même si la tolérance est excellente, doit au moins une fois bénéficier d’une exploration fibroscopique, qui peut se faire à tout âge en consultation d’ORL. La fibroscopie met en évidence des papillomes typiques : proliférations muqueuse exophytique, sessile ou pédiculée avec une surface mamelonnée, friable, et saignant au contact, volontiers obstructifs (figure 1).
Figure 1. Larynx, vue endoscopique. Les cordes vocales sont à peine visibles à leur partie antérieure ;
présence de volumineux papillomes pédiculés en arrière obstruant en partie la lumière laryngée.
Tout le tractus respiratoire des fosses nasales jusqu’aux bronches peut être atteint, mais le larynx est le site principal (98 %), suivi de la trachée (11 %) et du voile du palais (10 %), les localisations multiples sont possibles. Dans la forme juvénile de la PPR, les lésions apparaissent en général avant l’âge de 5 ans. Un des facteurs de risque de sévérité de la maladie est justement la précocité de l’apparition des lésions(3). Une fois le diagnostic suspecté en fibroscopie, une endoscopie complète des voies aériennes supérieures (VAS) sous anesthésie générale permet alors de faire un bilan lésionnel précis, et de réaliser des biopsies en vue de confirmation anatomopathologique et virologique, et enfin de désobstruer si nécessaire. Une évaluation pulmonaire est aussi nécessaire.
Évolution
L’évolution clinique de la PRR est imprévisible, même si un net ralentissement est fréquent lors de l’entrée à l’âge adulte. La maladie peut être agressive, rendant nécessaire des interventions chirurgicales répétées afin de libérer les voies aériennes. Elle peut se révéler aussi plus quiescente ou parfois encore évoluer vers la rémission spontanée.
Sa gravité et sa potentielle mortalité tiennent également à l’atteinte basse quand elle est présente, bronchique et parenchymateuse pulmonaire, et au risque de transformation maligne des papillomes en carcinome épidermoïde qui interviendrait chez environ 1 % des patients. Il existerait une association entre forme disséminée et cette transformation maligne(4).
Prise en charge et prévention
Elles s’articulent autour de :
– la chirurgie endoscopique permettant la libération des VAS, répétée aussi souvent que nécessaire. C’est actuellement la principale modalité de prise en charge ;
– les traitements médicamenteux adjuvants, luttant contre la récidive des lésions. De nombreuses molécules ou combinaisons ont été essayées au cours des années. Leur efficacité est difficile à mettre en évidence du fait du faible nombre de patients et du caractère hétérogène et imprévisible de la maladie. Deux thérapeutiques adjuvantes sont majoritairement utilisées à l’heure actuelle, hors AMM et toujours après discussion multidisciplinaire : le cidofovir et le bévacizumab ;
– le vaccin nonavalent anti-HPV est efficace contre les principaux génotypes impliqués dans la PPR (6, 11, 16, 18). Il est souvent proposé aux patients atteints, quel que soit leur âge et hors AMM, bien que l’efficacité clinique soit discutée. Il est maintenant probable que cette vaccination prévient aussi en partie l’apparition de la PPR. Une étude australienne de 2018 a mis en évidence une diminution de l’incidence de la PRR chez les enfants de moins de 14 ans après la mise en place en 2007 de leur programme national contre le HPV(2). L'extension en France de la vaccination aux garçons, et sa large diffusion dans les deux sexes, devrait avoir à l’avenir un effet secondaire bénéfique sur cette pathologie rare mais sévère. Il existe une association de malades et de leur famille, très dynamique (https://www.vaincreprr.fr/).
Enfin, un registre national des patients atteints de PRR est en train de voir le jour, afin de compléter nos données épidémiologiques et thérapeutiques, et plusieurs programmes de recherche sont en cours afin de mieux comprendre les mécanismes immunologiques sous-jacents à l’apparition de la maladie chez des sujets par ailleurs parfaitement immunocompétents.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :