En direct des staffs
Publié le 05 juil 2015Lecture 8 min
Infections herpétiques de localisations inhabituelles chez l’enfant
P. BILAN, E. MAHÉ, Service de dermatologie, Centre hospitalier Victor Dupouy, Argenteuil
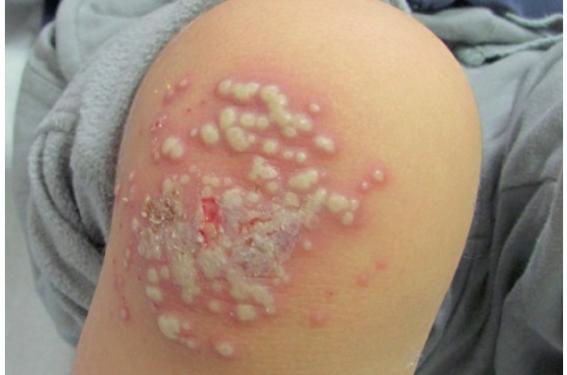
Les deux virus responsables des infections herpétiques chez l’homme sont HSV1 et HSV2. Ce sont des virus à ADN pourvus d’une enveloppe lipidique expliquant leur fragilité et leur sensibilité aux désinfectants usuels. L’être humain est leur seul réservoir. La transmission est interhumaine par contact direct avec les lésions et une peau lésée ou une muqueuse. Une majorité de la population est séropositive pour HSV1 à l’âge adulte et cette séroconversion survient très fréquemment dans l’enfance. La séroprévalence pour HSV1 est plus importante dans les milieux socio-économiques bas. La primo-infection correspond au premier contact avec le virus.
C’est la période de réplication virale intense, qui est asymptomatique ou symptomatique. Il existe ensuite une période de latence asymptomatique où le virus persiste de façon définitive au niveau des ganglions sensitifs crâniens et rachidiens. Enfin, les récurrences peuvent être symptomatiques ou asymptomatiques et sont déclenchées par la fièvre, une infection, l’asthénie, le stress, les ultraviolets et tout facteur entraînant une baisse de l’immunité cellulaire. Qu’il s’agisse de la primo-infection ou de récurrences, les formes asymptomatiques sont majoritaires(1). La primo-infection herpétique chez l’enfant se manifeste classiquement par la gingivo-stomatite aiguë : des lésions muqueuses vésiculeuses ou érosives, intrabuccales, associées ou non à des éléments vésiculeux cutanées péribuccaux (fièvre, dysphagie et adénopathies cervicales). Son pic d’incidence se situe entre 1 et 3 ans. L’herpès avant 6 mois est rare (en dehors de l’herpès néonatal) en raison d’une protection par les anticorps maternels, et d’un moindre contact direct entre les enfants avant cet âge(2). Elle est principalement due à HSV1. L’acquisition de HSV2 est plus tardive et correspond au début de la période d’activité sexuelle. Notre pratique clinique nous fait rencontrer des localisations atypiques de primo-infection ou de récurrence herpétique qu’il faut savoir reconnaître. Observations • Cas 1. Un garçon de 2 ans présente dans les « suites d’un traumatisme minime » du genou une éruption vésiculeuse sur fond érythémateux, les éléments vésiculeux sont regroupés en bouquet (figure 1). Il n’y a pas d’autre atteinte. Les lésions élémentaires font évoquer d’emblée une infection par un virus du groupe herpès, un zona aurait pu être suggéré, mais la PCR est positive pour HSV1. L’hypothèse choisie est une primo-infection herpétique par contact direct (baiser). Figure 1. Éruption vésiculeuse sur fond érythémateux en bouquet. • Cas 2. Une fille de 1 an est adressée pour des lésions vésiculeuses sous-palpébrales gauche sur fond érythémateux (figure 2). Le diagnostic de primo-infection herpétique par contact direct est posé (herpès labial maternel). Figure 2. Lésions vésiculeuses sous-palpébrales gauches. • Cas 3. Le troisième enfant présente un panaris herpétique touchant deux doigts (figure 3), associé à une atteinte buccale démontrant l’auto-inoculation. Figure 3. Panaris herpétique touchant deux doigts. • Cas 4. Un nourrisson de 7 mois présente des lésions vésiculeuses du cuir chevelu, regroupées en bouquet (figure 4). Le contage est probablement maternel : poussée d’herpès labial chez la mère précédant les lésions de l’enfant. Figure 4. Lésions vésiculeuses du cuir chevelu chez un nourrisson. • Cas 5. Le cinquième enfant a un bouquet herpétique localisé au pied par probable auto-inoculation, portant régulièrement son pied à la bouche (figure 5). Figure 5. Bouquet herpétique sur l'avant du pied. Localisations autres qu’orale ou péribuccale Les localisations atypiques d’infections herpétiques chez l’enfant peuvent être définies par une atteinte autre qu’orale ou péribuccale. Elles peuvent être soit isolées, soit associées à une atteinte oro-buccale. Elles peuvent révéler soit une primo-infection, soit une récurrence. Les modes de transmission ne sont pas toujours simples à retrouver, mais doivent toujours être recherchés à l’interrogatoire. Il peut s’agir : d’une auto-inoculation ou d’un contact direct sur une peau lésée (baiser, sports de contacts). Le cas particulier de l’atteinte génitale ou anale doit faire rechercher une maltraitance, même si cela reste rare chez le tout-petit enfant. Il existe peu de données sur les manifestations cliniques de l’infection herpétique. Une première étude rétrospective, réalisée par A. Taïeb (Bordeaux), a porté sur les primo-infections herpétiques de l’enfant sur la période 1975-1985 en milieu hospitalier(3). Sur les 50 enfants étudiés, 36 % d’entre eux ont présenté une atteinte multifocale. Les atteintes extra-orales étaient les mains (n = 16), la tête et le cou (n = 12), les membres (n = 8), le tronc et les fesses (n = 8). Une étude japonaise prospective s’est intéressé aux primo-infections herpétiques au sein d’une crèche(2). Seulement 4 % des 55 enfants ayant une primo-infection herpétique ont développé une localisation extra-orale : 2 panaris herpétiques. Dans une autre étude rétrospective hospitalière, également menée par A. Taïeb, sur la période 1994-2001, 17 % des 74 cas de primo-infection herpétique de l’enfant ont présenté une atteinte extra-orale(4). Les lo calisations étaient digitales (n = 1), génitales (n = 1), sur le tronc (n = 2), les fesses (n = 1), le visage (n = 5) et un membre supérieur (n = 1) ou inférieur (n = 2). Ces localisations inhabituelles sont probablement sous-diagnostiquées car moins visibles des parents et moins connues des médecins. Elles seraient peut-être plus fréquentes chez les patients atopiques en dehors du syndrome de Kaposi-Juliusberg(5). Diagnostics différentiels Le diagnostic est le plus souvent clinique et doit être évoqué devant une éruption vésiculeuse aiguë, avec des vésicules regroupées en bouquet. Deux diagnostics différentiels peuvent être discutés : – le zona de l’enfant. Il n’est pas si rare. L’aspect sémiologique peut être très voisin au début : bouquet de vésicules localisées initialement, puis extension sur le métamère. Si en cas de primoinfection herpétique, les signes généraux peuvent être présents, ils sont rares dans le zona de l’enfant sein (figure 6) ; – l’eczéma vésiculo-bulleux. Les lésions sont bien délimitées et, plus volontiers, bulleuses. Il existe le plus souvent un prurit plus qu’une sensation de cuisson comme observé dans les infections à Herpesviridae. La base des lésions est inflammatoire et cette inflammation précède le décollement cutané. Il est souvent aisé de retrouver le facteur contact (figure 7). Les panaris herpétiques peuvent être confondus avec un panaris à Staphylocoque doré, et un prélèvement bactériologique et virologique est souvent utile. Plus rarement, ce panaris peut mimer un syndrome pieds-main-bouche, la gale (acropustulose) ou un érythème polymorphe. Figure 6. Zona chez un enfant sans infection herpétique. Figure 7. Eczéma vésiculo-bulleux. Confirmation diagnostique Dans les localisations inhabituelles d’infection herpétique, une confirmation diagnostique peut être utile. Le cytodiagnostic de Tzanck est un moyen rapide de diagnostic mais, en cas de lésion métamérique, il ne permet pas de distinguer l’herpès du zona. En cas de doute avec un zona ou de lésions ano-génitales, la culture et/ou la PCR sont les examens paracliniques les plus adaptés. Seule l’association d’une séroconversion et d’une positivité par culture ou PCR permet un diagnostic certain de primo-infection herpétique, mais cela a peu d’importance en pratique courante. Dans les formes ano-génitales de l’enfant, il paraît important de documenter le type d’HSV, en effet l’HSV2 pouvant orienter vers des sévices sexuels. Traitement La conférence de consensus française de 2002 recommande un traitement curatif par aciclovir per os ou IV (si la voie orale est impossible) pour une durée de 5 à 10 jours pour la primoinfection oro-faciale. Pour la primo-infection génitale, c’est l’aciclovir ou le valaciclovir qui peuvent être utilisés(1). Il n’y a pas de recommandations pour les localisations extrafaciales et extragénitales. Néanmoins, en cas de diagnostic précoce et de suspicion de primo-infection, il peut-être envisagé un traitement per os. Conclusion Les infections herpétiques de localisation extra-oro-buccales sont mal connues et sont donc sources de retard diagnostique. Il existe peu de données épidémiologiques sur leur prévalence. Pourtant, toute lésion vésiculeuse regroupée en bouquet de l’enfant doit faire évoquer le diagnostic d’herpès. La rubrique "En direct des staffs" est ouverte à tout médecin d'un service de pédiatrie souhaitant partager avec les lecteurs de Pédiatrie Pratique les cas discuttés dans son service et qu'il estime suffisament intéressants et édifiants pour être portés à la connaissance de ses confrères. Envoyer votre article
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :