Publié le 27 sep 2011Lecture 14 min
Trois histoires de petits poids
B.CHEVALLIER Hôpital Ambroise-Paré, Boulogne-Billancourt
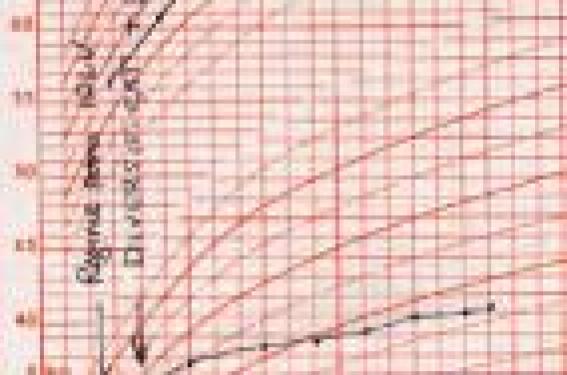
Emilie a 19 mois quand sa mère s’inquiète d’une baisse importante de son appétit. Cette baisse est survenue progressivement il y a quelques mois lorsque la maman a dû aller quelques jours en province au chevet de sa propre mère malade. Quelques semaines plus tard, lors de la pesée chez son pédiatre, l’enfant a le même poids qu’à 15 mois, mais grandit bien. Cette enfant a été allaitée pendant 3 mois ; puis en raison de vomissements, elle a été mise sous hydrolysat poussé de protéines pendant 6 mois. L’alimentation a été diversifiée à 5 mois, avec introduction du gluten à 6 mois. L’examen clinique est normal, il n’y a aucun signe de dénutrition ou de déshydratation. L’enfant marche, sourit, participe aux jeux de l’entourage. Un bilan biologique simple fait en ville montre une NFS normale, une absence de syndrome inflammatoire, un fer sérique normal et des AC antitransglutaminases de type IgA négatifs. Il s’agit du troisième enfant de la famille et lorsque le médecin évoque une anorexie psychogène, la maman accepte d’autant moins ce diagnostic qu’il avait déjà été évoqué chez sa première fille, et que finalement un RGO avait été mis en évidence. Une fibroscopie est effectuée chez Émilie et cet examen est normal. Sur l’insistance de la mère, un traitement d’épreuve par « oméprazole R » est tenté et, au bout de deux semaines, finalement arrêté en l’absence de résultats sur l’appétit de l’enfant. La maman accepte de consulter une psychologue. À l’issue de trois entretiens, la psychologue ne retrouve pas d’élément en faveur d’une anorexie psychogène, ce qui conforte la mère. Mais l’appétit reste toujours modeste et le poids stagne. L’enfant est adressée en hôpital de jour pour exploration d’une hypotrophie. Émilie pèse 7 800 g et mesure 76 cm. Elle est vive, ne s’intéresse pas à la nourriture et la refuse dès la deuxième ou troisième cuillérée. Le bilan biologique est normal. L’examen ORL et l’analyse d’urines sont sans anomalie. Mais, en regardant de plus près les résultats du dosage des anticorps effectués pour la recherche d’une intolérance au gluten, on note la présence d’IgG antigliadines très élevés, isolés. Par ailleurs, cette enfant présente une dermatite atopique modérée, mais semblant s’accentuer depuis quelques semaines. Après discussion avec les allergologues, on décide de pratiquer des tests cutanés : le résultat est fortement positif. L’enfant est mise au régime strict sans blé. Dix jours plus tard, Émilie mange normalement et, deux mois plus tard, elle a gagné près d’un couloir de croissance. L’allergie alimentaire au blé doit être distinguée de l’intolérance au gluten. Il s’agit d’une des deux premières causes d’allergie alimentaire chez l’enfant. Les allergènes en cause sont le plus souvent les gliadines. L’allergie au blé est souvent impliquée dans la dermatite atopique, mais doit aussi être évoquée devant des signes digestifs moins spécifiques, tels que les vomissements ou l’anorexie. Il existe un pourcentage élevé de tests cutanés positifs en raison d’une sensibilité croisée fréquente avec le pollen de graminées. Le test de provocation orale est l’examen clé du diagnostic. La guérison avant l’âge adulte est l’éventualité la plus fréquente. Une diversification compliquée par une phobie du surpoids Virginie a 18 mois. Elle est adressée en consultation pour stagnation pondérale. Elle pèse 8 420 g et mesure 75 cm. C’est le troisième enfant d’un couple âgé de 53 et 39 ans. Le père mesure 173 cm pour 109 kg et la mère 158 cm pour 76 kg. Le frère ainé est en surpoids. Virginie a été allaitée par sa mère pendant quatre mois, puis passée au lait de suite pendant six mois. Elle a été diversifiée à l’âge de 6 mois. À 10 mois, elle reçoit un régime à base de légumes, de fruits et 250 ml par jour de lait écrémé (lait de toute la famille) : elle ne mange pas de graisses animales, pas d’huile, pas de beurre. À 16 mois, elle mange 30 g de viandes blanches ou de blanc de volaille par jour. Sa courbe de poids est ascendante jusqu’à 9 mois, puis stagne et sa courbe de taille commence à s’infléchir depuis trois mois. Lorsqu’elle est vue en consultation hospitalière, c’est une petite fille maigre, un peu pâle, craintive, qui ne marche pas encore. Son examen n’est pas inquiétant,mais révèle quand même une légère dénutrition clinique confirmée par une biologie perturbée (hypocalcémie, hypo-phosphorémie, préalbuminémie et transferrine basses). Le reste du bilan biologique est normale. L’enquête diététique est impressionnante : l’enfant reçoit 71 kcal/kg/j et un apport en protides et en calcium équivalent à 55 % de l’apport quotidien recommandé. Lors de la diversification alimentaire, il a été montré qu’une majorité des enfants voyait leur apport calorique se réduire. En effet, la diversification s’accompagne le plus souvent d’une diminution parfois importante de l’apport lacté (l’apport conseillé est de 500 ml par jour) : le lait constitue jusqu’à un an la majorité de l’apport calorique, et une réduction trop importante ne sera jamais parfaitement compensée par d’autres aliments. Il se rajoute chez elle, un comportement familial tendant à réduire fortement tout apport en graisses (lait écrémé, absence de corps gras dans la cuisson, etc.), ce qui réduit encore l’apport calorique. Dans les familles connaissant un surpoids ou une hypercholestérolémie, ce comportement « phobique » n’est pas exceptionnel et n’est pas sans conséquences sur le développement physique de l’enfant. Perte de poids et oedèmes périphériques Anthony, 20 mois, est adressé aux urgences hospitalières pour une bouffissure du visage avec un oedème palpébral apparue il y a quelques jours et mise sur le compte d’une allergie alimentaire (ingestion de crevettes la semaine précédente). La découverte par la maman le matin même d’oedèmes des pieds et des chevilles le conduit chez le médecin traitant qui nous l’envoie avec un diagnostic probable et logique de syndrome néphrotique. L’examen aux urgences confirme les données décrites par son médecin, mais plusieurs points attirent rapidement notre attention : – la courbe staturo-pondérale est spectaculaire : stagnation staturale depuis six mois (+ 1 cm et perte de 580 g en quatre mois) ; – cet enfant présente a trois reprises depuis 4 mois des selles glairo-sanglantes, ayant justifié deux coprocultures montrant la présence de staphylocoques dorés ; – il existe un ballonnement abdominal avec un ventre globalement douloureux et, d’après la mère, un comportement très différent depuis plusieurs mois : grognon, pleurs continuels et refus de jouer. La biologie va rapidement orienter le diagnostic. Il existe une hypo-albuminémie à 18,5 g/l et une hyponatrémie à 131 mEq/l. Cette baisse d’albumine n’est pas liée à une perte urinaire (albustix négatif, confirmée par une recherche spécifique sur échantillon, puis sur 24 heures). Une anémie hypochrome, microcytaire est mise en évidence : 8,6 g/dl d’hémoglobine. Les signes digestifs orientent vers une perte digestive. L’hypo-IgG associée évoque fortement une entéropathie exsudative. L’aspect des selles pourrait évoquer une forme entérocolitique d’une intolérance aux protéines du lait de vache. Le diagnostic va être apporté par la rectosigmoïdoscopie qui a révélé des polypes rectaux et coliques diffus. Plus de 30 polypes seront réséqués dans les premiers mois, et l’enfant recevra des perfusions itératives d’albumine. L’histologie permet de porter le diagnostic de polypose juvénile colique. Il s’agit d’une maladie bénigne, non néoplasique, qui ne justifiera qu’une exérèse répétée des polypes associée à des perfusions d’albumine en fonction du statut biologique. Aucune notion familiale n’est identifiée. Une filiation directe possible entre polypose juvénile et carcinome n’a jamais été démontrée, mais une surveillance prolongée avec exérèse du maximum de polypes est le schéma le plus communément admis par les gastro-entérologues.
Une anorexie… pas toujours psychogène Emilie a 19 mois quand sa mère s’inquiète d’une baisse importante de son appétit. Cette baisse est survenue progressivement il y a quelques mois lorsque la maman a dû aller quelques jours en province au chevet de sa propre mère malade. Quelques semaines plus tard, lors de la pesée chez son pédiatre, l’enfant a le même poids qu’à 15 mois, mais grandit bien. Cette enfant a été allaitée pendant 3 mois ; puis en raison de vomissements, elle a été mise sous hydrolysat poussé de protéines pendant 6 mois. Émilie, 19 mois. L’alimentation a été diversifiée à 5 mois, avec introduction du gluten à 6 mois. L’examen clinique est normal, il n’y a aucun signe de dénutrition ou de déshydratation. L’enfant marche, sourit, participe aux jeux de l’entourage. Un bilan biologique simple fait en ville montre une NFS normale, une absence de syndrome inflammatoire, un fer sérique normal et des AC antitransglutaminases de type IgA négatifs. Il s’agit du troisième enfant de la famille et lorsque le médecin évoque une anorexie psychogène, la maman accepte d’autant moins ce diagnostic qu’il avait déjà été évoqué chez sa première fille, et que finalement un RGO avait été mis en évidence. Une fibroscopie est effectuée chez Émilie et cet examen est normal. Sur l’insistance de la mère, un traitement d’épreuve par « oméprazole R » est tenté et, au bout de deux semaines, finalement arrêté en l’absence de résultats sur l’appétit de l’enfant. La maman accepte de consulter une psychologue. À l’issue de trois entretiens, la psychologue ne retrouve pas d’élément en faveur d’une anorexie psychogène, ce qui conforte la mère. Mais l’appétit reste toujours modeste et le poids stagne. L’enfant est adressée en hôpital de jour pour exploration d’une hypotrophie. Émilie pèse 7 800 g et mesure 76 cm. Elle est vive, ne s’intéresse pas à la nourriture et la refuse dès la deuxième ou troisième cuillérée. Le bilan biologique est normal. L’examen ORL et l’analyse d’urines sont sans anomalie. Mais, en regardant de plus près les résultats du dosage des anticorps effectués pour la recherche d’une intolérance au gluten, on note la présence d’IgG antigliadines très élevés, isolés. Par ailleurs, cette enfant présente une dermatite atopique modérée, mais semblant s’accentuer depuis quelques semaines. Après discussion avec les allergologues, on décide de pratiquer des tests cutanés : le résultat est fortement positif. L’enfant est mise au régime strict sans blé. Dix jours plus tard, Émilie mange normalement et, deux mois plus tard, elle a gagné près d’un couloir de croissance. L’allergie alimentaire au blé doit être distinguée de l’intolérance au gluten. Il s’agit d’une des deux premières causes d’allergie alimentaire chez l’enfant. Les allergènes en cause sont le plus souvent les gliadines. L’allergie au blé est souvent impliquée dans la dermatite atopique, mais doit aussi être évoquée devant des signes digestifs moins spécifiques, tels que les vomissements ou l’anorexie. Il existe un pourcentage élevé de tests cutanés positifs en raison d’une sensibilité croisée fréquente avec le pollen de graminées. Le test de provocation orale est l’examen clé du diagnostic. La guérison avant l’âge adulte est l’éventualité la plus fréquente. Une diversification compliquée par une phobie du surpoids Virginie a 18 mois. Elle est adressée en consultation pour stagnation pondérale. Elle pèse 8 420 g et mesure 75 cm. C’est le troisième enfant d’un couple âgé de 53 et 39 ans. Le père mesure 173 cm pour 109 kg et la mère 158 cm pour 76 kg. Le frère ainé est en surpoids. Virginie a été allaitée par sa mère pendant quatre mois, puis passée au lait de suite pendant six mois. Elle a été diversifiée à l’âge de 6 mois. À 10 mois, elle reçoit un régime à base de légumes, de fruits et 250 ml par jour de lait écrémé (lait de toute la famille) : elle ne mange pas de graisses animales, pas d’huile, pas de beurre. À 16 mois, elle mange 30 g de viandes blanches ou de blanc de volaille par jour. Sa courbe de poids est ascendante jusqu’à 9 mois, puis stagne et sa courbe de taille commence à s’infléchir depuis trois mois. Virginie, 19 mois. Lorsqu’elle est vue en consultation hospitalière, c’est une petite fille maigre, un peu pâle, craintive, qui ne marche pas encore. Son examen n’est pas inquiétant,mais révèle quand même une légère dénutrition clinique confirmée par une biologie perturbée (hypocalcémie, hypo-phosphorémie, préalbuminémie et transferrine basses). Le reste du bilan biologique est normale. L’enquête diététique est impressionnante : l’enfant reçoit 71 kcal/kg/j et un apport en protides et en calcium équivalent à 55 % de l’apport quotidien recommandé. Lors de la diversification alimentaire, il a été montré qu’une majorité des enfants voyait leur apport calorique se réduire. En effet, la diversification s’accompagne le plus souvent d’une diminution parfois importante de l’apport lacté (l’apport conseillé est de 500 ml par jour) : le lait constitue jusqu’à un an la majorité de l’apport calorique, et une réduction trop importante ne sera jamais parfaitement compensée par d’autres aliments. Il se rajoute chez elle, un comportement familial tendant à réduire fortement tout apport en graisses (lait écrémé, absence de corps gras dans la cuisson, etc.), ce qui réduit encore l’apport calorique. Dans les familles connaissant un surpoids ou une hypercholestérolémie, ce comportement « phobique » n’est pas exceptionnel et n’est pas sans conséquences sur le développement physique de l’enfant. Perte de poids et oedèmes périphériques Anthony, 20 mois, est adressé aux urgences hospitalières pour une bouffissure du visage avec un oedème palpébral apparue il y a quelques jours et mise sur le compte d’une allergie alimentaire (ingestion de crevettes la semaine précédente). La découverte par la maman le matin même d’oedèmes des pieds et des chevilles le conduit chez le médecin traitant qui nous l’envoie avec un diagnostic probable et logique de syndrome néphrotique. L’examen aux urgences confirme les données décrites par son médecin, mais plusieurs points attirent rapidement notre attention : – la courbe staturo-pondérale est spectaculaire : stagnation staturale depuis six mois (+ 1 cm et perte de 580 g en quatre mois) ; – cet enfant présente a trois reprises depuis 4 mois des selles glairo-sanglantes, ayant justifié deux coprocultures montrant la présence de staphylocoques dorés ; – il existe un ballonnement abdominal avec un ventre globalement douloureux et, d’après la mère, un comportement très différent depuis plusieurs mois : grognon, pleurs continuels et refus de jouer. La biologie va rapidement orienter le diagnostic. Il existe une hypo-albuminémie à 18,5 g/l et une hyponatrémie à 131 mEq/l. Cette baisse d’albumine n’est pas liée à une perte urinaire (albustix négatif, confirmée par une recherche spécifique sur échantillon, puis sur 24 heures). Une anémie hypochrome, microcytaire est mise en évidence : 8,6 g/dl d’hémoglobine. Les signes digestifs orientent vers une perte digestive. L’hypo-IgG associée évoque fortement une entéropathie exsudative. L’aspect des selles pourrait évoquer une forme entérocolitique d’une intolérance aux protéines du lait de vache. Le diagnostic va être apporté par la rectosigmoïdoscopie qui a révélé des polypes rectaux et coliques diffus. Plus de 30 polypes seront réséqués dans les premiers mois, et l’enfant recevra des perfusions itératives d’albumine. L’histologie permet de porter le diagnostic de polypose juvénile colique. Il s’agit d’une maladie bénigne, non néoplasique, qui ne justifiera qu’une exérèse répétée des polypes associée à des perfusions d’albumine en fonction du statut biologique. Aucune notion familiale n’est identifiée. Une filiation directe possible entre polypose juvénile et carcinome n’a jamais été démontrée, mais une surveillance prolongée avec exérèse du maximum de polypes est le schéma le plus communément admis par les gastro-entérologues.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :