Publié le 10 déc 2012Lecture 11 min
La mesure du glucose en continu couplée à la pompe à insuline
E. BONNEMAISON, Unité de spécialités pédiatriques, CHRU de Tours
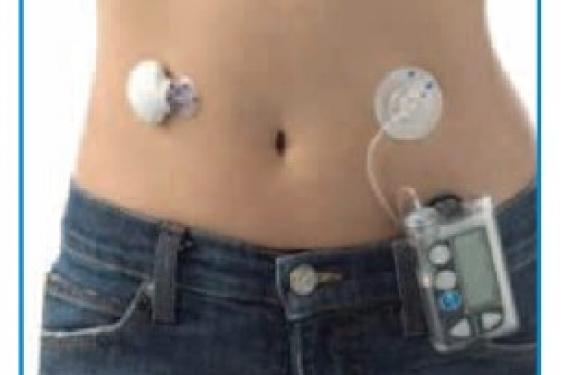
L’objectif de la prise en charge des enfants diabétiques est double : obtenir le meilleur équilibre glycémique possible (HbA1c < 7,5 % quel que soit l’âge), mais également préserver au mieux leur qualité de vie pour un développement harmonieux. Malgré de nombreux progrès techniques dans la prise en charge du diabète de l’enfant, seule une minorité d’enfants (1 sur 3)...
Le principe de la mesure du glucose en continu (CGM) Une électrode posée en sous-cutanée mesure la concentration de glucose interstitiel toutes les 10 secondes. Cette électrode est reliée à un transmetteur qui envoie par radiofréquence à la pompe à insuline la valeur moyenne de ces mesures toutes les 5 minutes (figure 1). Le système demande une calibration par une glycémie capillaire, toutes les 12 heures, qui doit être rentrée dans la pompe. L’électrode sous-cutanée doit être changée tous les 6 jours. La pompe à insuline affiche, sur son écran, la valeur du glucose interstitiel actuel (entre 0,4 et 4 g/l), sa tendance, sous forme de graphes sur les 3, 6 12 et 24 dernières heures ainsi qu’une information, sur la vitesse de variation à l’aide de flèches vers le haut en cas d’augmentation ou vers le bas en cas de diminution. Figure 2. Décalage entre la mesure du glucose interstitiel et la glycémie capillaire. Différentes alarmes sont programmables : valeur basse de glucose, valeur haute, vitesses prédictives, ainsi qu’un arrêt « hypo » automatique pour la pompe Paradigm® Véo de chez Medtronic (figure 2). Glucose interstitiel et glycémie capillaire : deux entités différentes La mesure de la concentration du glucose interstitiel n’est pas une glycémie capillaire. Quand la concentration de glucose change, il y a un décalage dans l’équilibration du glucose entre ces deux secteurs (figure 2). Plus La variation du glucose va être rapide, plus la différence de mesure entre les deux secteurs pourra être importante. La différence entre glycémie capillaire et mesure du capteur sera d’autant plus importante que la glycémie aura une variation rapide (après un resucrage, un repas, un bolus…). De plus, capteur et lecteur ont chacun une marge d’erreur. Ainsi, les écarts peuvent atteindre 20 % entre la mesure du glucose interstitiel et la glycémie capillaire. La mesure du glucose en continu nous donne une valeur dynamique, et ce n’est plus tant le chiffre qui nous intéresse, mais la tendance de la variation du glucose. C’est l’analyse des tendances de variation du glucose qui va permettre au patient de devancer les épisodes hyper et hypoglycémiques qu’il pourrait rencontrer. Il est indispensable de bien faire comprendre cette nouvelle donnée dynamique au patient sous peine de perdre le bénéfice et surtout de remettre en cause la fiabilité du système. Les alertes programmables Différentes alertes existent et sont programmables. Elles vont alerter le patient et sa famille par un bip sonore et/ou une vibration de la pompe sur : – les objectifs glycémiques avec une alarme hyperglycémie et/ ou une alarme hypoglycémie ; – les variations glycémiques trop importantes : alertes de vitesse vers le haut et/ou vers le bas (exprimées en mg/dl/min) ; – la survenue probable d’événements hypoglycémiques et/ou hyperglycémiques : les alertes prédictives (exprimées en min). Ces alarmes ne doivent pas toutes être activées, surtout en début d’utilisation. Si il y a beaucoup d’alarmes au cours des 48 premières heures de la mise en place du CGM, elles risquent de ne pas être prises en charge correctement : « trop d’alarmes tue l’alarme ». De plus, l’acceptation du CGM par le patient risque d’être remise en cause. L’activation des alarmes et leur niveau de réglage doivent être adaptés à chaque patient de façon à répondre à ses besoins spécifiques. La CGM est un outil utile mais non indispensable : la mesure du glucose en continue couplée à la pompe est un système qui doit apporter un confort à l’enfant et sa famille dans la gestion de son diabète et non une contrainte supplémentaire. L’arrêt hypo Cette fonction n’est disponible que sur la pompe Paradigm® Véo de chez Medtronic. Elle permet un arrêt de la délivrance de l’insuline pendant 2 heures en cas de non-réponse du patient s’il survient une hypoglycémie dont le seuil est déterminé par le médecin et programmé dans la pompe. La programmation est possible de 540 à 110 mg/dl. Cette fonction doit être considérée comme une sécurité supplémentaire aux hypoglycémies, un « airbag ». Elle permet, en cas d’alerte hypoglycémique non entendue et non prise en charge, de limiter l’aggravation de l’hypoglycémie en cours et donc d’éviter les hypoglycémies sévères. Elle ne doit pas être considérée comme une modalité habituelle de prise en charge des hypoglycémies. Il paraît donc logique que ce seuil d’arrêt hypo soit réglé plus bas que l’alerte hypoglycémique. Cette fonction permet de limiter la durée et l’intensité des hypoglycémies tout en mettant le patient à l’abri des hyperglycémies avec cétose compte tenu de la reprise automatique de la délivrance d’insuline au bout de 2 heures, même en l’absence d’intervention du patient (figure 5). L’arrêt hypo est donc une sécurité supplémentaire pour les parents vis-à-vis des hypoglycémies nocturnes des jeunes enfants. Figure 5. Exemple d’arrêt hypo nocturne. Quelle utilisation ? Deux modes d’utilisation de la CGM couplée à la pompe sont possibles. Mode diagnostique : le court terme Le dispositif peut être utilisé comme un simple « holter » glycémique chez les enfants sous pompe à insuline. Son utilisation est limitée dans le temps à 6 ou 12 jours (1 à 2 capteurs) et à but diagnostique ou éducatif uniquement. Le patient peut être complètement passif dans l’utilisation. Les alarmes sont absentes ou limitées le plus souvent à une alarme hyperglycémie, une alarme hypoglycémie et l’arrêt hypoglycémie. La lecture des données se fera de façon rétrospective avec le médecin, et une adaptation des basaux ou des bolus sera alors proposée si besoin. Un deuxième capteur pourra valider ces adaptations. Le port d’une mesure du glucose en continu couplée à une pompe à insuline est un outil éducatif formidable, même sur du court terme. Il permet au patient de voir l’impact de ses attitudes sur la glycémie en temps réel et donc de mieux connaître son diabète, notamment : – les bolus faits après ou à distance du repas et qui entraînent des hyperglycémies puis des hypoglycémies (figure 6a) ; – les oublis de bolus et l’hyperglycémie majeure qui peut en découler (figure 6b) ; – la prise de conscience de l’insuffisance des doses d’insuline, notamment aux bolus ; – les resucrages inappropriés qui vont entraîner des hyperglycémies à plus de 3 g/l ; – les grignotages, même minimes, non couverts par l’insuline ; – les variations glycémiques pendant et après une activité sportive ; – l’impact sur la glycémie des cathéters à insuline gardés au-delà du 3e jour (figure 6c)… Figure 6. Les informations fournies par la CGM sur le court terme. a : bolus faits en fin de repas ; b : bolus oublié ; c : conséquences d’un cathéter porté 6 jours : hyperglycémie permanente. Tous ces messages, si souvent rappelés par le diabétologue, auront une toute autre réalité pour le patient et surtout l’adolescent diabétique lorsqu’il les visualisera en temps réel. Sur du court terme, un intérêt majeur pour le patient (mieux comprendre son diabète, réassurance face aux hypoglycémies, mieux évaluer ses besoins en insuline), mais aussi pour le diabétologue (mieux comprendre son patient). Mode thérapeutique : du long terme La CGM devient le mode de surveillance glycémique pour le patient au quotidien. Cependant, avant toute intervention thérapeutique (rajout d’insuline ou resucrage), la glycémie capillaire doit être vérifiée et restera la référence. Le patient doit maîtriser le système et être actif dans sa prise en charge pour en avoir un bénéfice. L’éducation du patient doit donc être la plus complète possible même si elle doit toujours se faire de manière progressive. Les alertes de base seront programmées : hyperglycémie, hypoglycémie, arrêt hypo. Les alertes prédictives prennent tout leur intérêt : prévenir le patient qu’un événement hyper ou hypoglycémique va survenir s’il ne modifie pas son insulinothérapie. L’éducation du patient portera donc sur la manière d’adapter son insulinothérapie en fonction de l’alerte donnée par le système, mais également en fonction de son activité (je regarde un film, je marche, je fais du vélo, je fais du sport) et de l’heure à laquelle survient cette alerte (je viens de manger, je vais manger dans plus d’une heure ou je vais manger immédiatement). Il est donc indispensable, pour répondre à ces alertes, que le patient sache utiliser la fonction « basal temporaire » de la pompe à insuline et savoir faire des bolus de corrections appropriés si besoin (figure 7). Figure 7. Exemple d’utilisation en temps réel de la CGM sur le long terme. Grâce à l’utilisation de la CGM couplée à la pompe à insuline, l’insulinothérapie est donc adaptée en fonction du mode de vie de l’enfant et de sa famille, ce qui permet d’avoir une meilleure flexibilité de vie tout en conservant un bon équilibre métabolique. La mise en place en pratique : comment faire ? Elle repose sur plusieurs points et principes : • S’assurer de la bonne compréhension du système par le patient et sa famille, toujours partir sur du court terme dans un premier temps. • Donner des recommandations pour la réalisation des calibrations : point clé de la fiabilité de la CGM et donc de la confiance des parents dans le système. Les calibrations sont les glycémies capillaires rentrées dans la pompe (1 toutes les 12 heures) de façon à étalonner le système. Compte tenu du délai d’équilibration entre le glucose interstitiel et la glycémie capillaire en cas de variation glycémique importante, ces glycémies de calibration doivent être faites dans des périodes ou le taux de glucose interstitiel est le plus proche possible de la glycémie capillaire, donc en période de stabilité glycémique (encadré). En cas de mauvaise calibration, la différence entre les données CGM et celles du lecteur glycémique sera importante et durera au cours du temps, rendant le système non fiable. Ces règles de calibration doivent être suivies scrupuleusement pour la pompe Véo de chez Medtronic ; il semblerait que la pompe Vibe Novalab ait plus de souplesse dans la calibration du système. • Faciliter la tolérance du système dans les premiers jours : éducation du patient au mode silence, à l’arrêt ou à la modification des alarmes, à l’arrêt du système et à repasser en pompe à insuline « simple » si besoin. • Programmer un objectif glycémique initial très large en cas de déséquilibre du patient. Peu d’alarme dans les 48 premières heures facilite l’adhésion du patient et de sa famille à la mesure du glucose en continu. • La pose du premier capteur se fera toujours à l’hôpital par un personnel soignant habitué et formé au système. Le capteur de Medtronic et celui de Novalab sont faciles d’utilisation chez tous les enfants, même les plus jeunes. Chez les enfants les plus minces, il est préconisé de faire un large pli de façon à faciliter l’insertion. • Même si l’insertion est pratiquement indolore, l’enfant est toujours anxieux face à la première pose du système, l’application de crème anesthésiante pendant 2 heures permettra une pose complètement indolore et donc de rassurer l’enfant pour les poses ultérieures. Exemple de programmation de la CGM : • Alertes glucose : oui • Objectif glycémique : 60 à 300 mg/dl identique sur 24 heures • Alarmes prédictives : basse : 30 minutes • Arrêt hypo : 40 mg/dl (Paradigm Véo) La télémédecine Les données de la CGM couplées à la pompe à insuline sont téléchargeables par le patient à domicile et consultable à distance par le médecin après accord. La CGM permet ainsi une prise en charge complète de l’enfant diabétique en permettant la continuité des soins entre les consultations et de guider plus efficacement les parents, face à une situation aiguë. Quelques règles pour une bonne lecture des données. • La lecture des données du capteur doit se faire très rapidement après la fin de l’enregistrement (quelques jours au maximum). • La lecture doit toujours se faire en présence du patient au cours de la consultation. • Analyse du graphe « superposition des courbes » qui permet rapidement d’avoir une vision globale de l’équilibre du patient. • Analyse du tableau de changement de cathéter et de la répartition basal/bolus. • Analyse des événements hypo et/ou hyperglycémiques jour par jour avec l’aide du patient en commençant par les plus récents (plus facile de se souvenir des événements pour le patient)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :



